Причины эрозии роговицы глаза
Эрозия роговицы глаза – нарушение целостности поверхностного слоя эпителия. Это приводит к ухудшению защиты внутренних тканей от негативного воздействия факторов окружающей среды, в первую очередь от механических повреждений и загрязнений. В международной классификации болезни присвоен шифр Н16.9.
При травматической эрозии и очаговом «слущивании» на эпителии роговицы образуется кратерообразная «язвочка» – своеобразные «ворота» для всевозможных инфекций. При отсутствии должного лечения патогенная микрофлора проникает в более глубокие ткани, повреждая сетчатку, стекловидное тело, хрусталик, глазное дно. Это сопровождается неприятными симптомами, резким ухудшением состояния глаз.

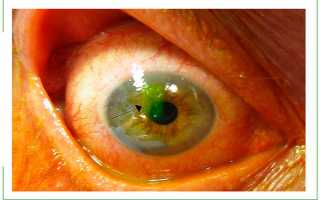
Эрозия глаза
Травматическая эрозия может даже привести к необратимой потере зрения, полной слепоте. Чаще всего она возникает вследствие механических повреждений роговицы. Причинами могут стать:
- Удары, иные травмы.
- Попадание в глаза инородных предметов сравнительно крупных размеров.
- Неправильное надевание контактных линз, грубые нарушения правил их ношения, несоблюдение требований гигиены (использование чужих контактных линз, превышение рекомендованного производителем срока ношения, ношение во время сна, одновременный прием некоторых медикаментов).
- Проведенная с нарушением методики хирургическая операция (в т. ч. лазерная).
- Регулярное воздействие на глаза агрессивных химикатов, интенсивного ультрафиолетового излучения, повышенных температур (как следствие – термические или химические ожоги). При попадании непосредственно на роговицу травматическую эрозию могут вызвать даже «безобидные» средства бытовой химии.
- Ксерофтальмия или синдром «сухого глаза» (неестественная сухость роговицы, спровоцированная нарушениями в механизме слезоотделения).
- Пониженный иммунитет (в т. ч. аутоиммунные заболевания, вызывающие дистрофию роговицы).
- Прием кортикостероидных препаратов, антибиотиков без назначения врача либо с увеличением рекомендованной дозировки, самовольным продлением курса лечения.
Реже эрозия роговицы становится симптомом, сопутствующим иным заболеваниям (как правило, развивается на фоне сниженного иммунитета):
- поражение поверхностного слоя эпителия глазных яблок вирусом герпеса;
- различные грибковые инфекции;
- хламидиоз глаз;
- бактериальный конъюнктивит, спровоцированный синегнойной палочкой, стафилококком, стрептококком;
- кератоконъюнктивит, блефарит;
- демодекоз век (поражение кожи клещом, обитающим в протоках сальных желез и устьях волосяных фолликулов);
- сахарный диабет любого типа (и другие заболевания, провоцирующие гормональные сбои);
- ревматоидные поражения суставов (артрит, артроз, подагра);
- атопический дерматит (хроническое воспалительное заболевание кожи, сопровождающееся сильным зудом);
- раковые опухоли на внутренней поверхности века (иногда спровоцировать развитие эрозии роговицы могут и доброкачественные новообразования);
- аномалии в строении органов зрения, патологии роста ресниц (когда они направлены вниз, регулярно задевают глазное яблоко, царапают эпителий).
В зависимости от причины, существенно меняется схема лечения. Поэтому необходимо обратиться к офтальмологу, при необходимости проконсультироваться с другими специалистами, чтобы понять, что именно спровоцировало эрозию роговицы глаза.
Классификация
В соответствии с причиной возникновения, эрозия роговицы делится на травматическую и рецидивирующую.
Травматическая эрозия – это следствие механического воздействия на поверхностные слои эпителия (травмы, попадание в глаз посторонних предметов, нарушение правил использования контактных линз, регулярное царапание роговицы ресницами). Также в эту группу включают повреждения, вызванные химическими и термическими ожогами.
Типичные для рецидивирующей эрозии роговицы глаза симптомы возвращаются с определенной периодичностью, несмотря на адекватную терапию. Эрозия может наблюдаться практически на всей поверхности роговицы (разлитая) или только в определенных точках (локальная).
Такое заболевание никогда не обходится без осложнений. На эпителии появляются рубцы, ткани в том месте практически не пропускают свет, зрение неизбежно падает.

Участки эрозии превращаются в глубокие «язвы»
При своевременном обращении к врачу и должном лечении травматическая эрозия исчезает навсегда, без осложнений и иных негативных последствий.
Есть и иные, «вспомогательные» классификации эрозии глаза:
- локальная и масштабная (с учетом размера пораженной области на глазном яблоке);
- располагающаяся в верхней или нижней части роговой оболочки (определяется по месту локализации);
- поверхностная или глубокая (в зависимости от того, сколько слоев эпителиальных клеток из имеющихся 5-6 пострадало).
Определить степень серьезности повреждения и его локализацию самостоятельно невозможно. Иногда для этого достаточно первичного осмотра врачом, но в большинстве случаев требуется применение специальных методов диагностики.
Симптомы
Основные симптомы, типичные для травматической эрозии роговицы глаза:
- сильное жжение, болевые ощущения, усиливающиеся при моргании;
- неконтролируемое слезотечение.

Покраснение белков глаз и отеки век так же можно отнести к основным симптомам
Рецидивирующая эрозия роговицы глаза отличается специфическими симптомами. Они могут быть различными в зависимости от того, что является причиной ее развития. К основным признакам относятся:
- острая режущая боль в глазах (нередко ее просто невозможно терпеть), ощущение, как будто в них насыпан песок;
- блефароспазм (глаз самопроизвольно закрывается, держать его открытым или моргать не получается, особенно после сна);
- сильные отеки слизистой;
- покраснение конъюнктивы;
- обильное слезотечение (нередко слезы смешаны с гнойными выделениями);
- светобоязнь (невозможность смотреть на яркий свет – все неприятные ощущения при этом усиливаются);
- снижение остроты зрения, нарушение его четкости, ощущение пелены или тумана перед глазами.

Гнойные выделения свидетельствуют о развитии инфекции
Эпителиальный слой роговицы обладает способностью к регенерации. Микроповреждения при эрозии глаза могут «затянуться» самостоятельно за несколько дней, неприятные симптомы при этом бесследно исчезают. Но лучше все же пройти обследование, чтобы убедиться в отсутствии инфекции и повреждений более глубоких слоев тканей.
Как диагностируется эрозия глаза
Диагноз «эрозия роговицы глаза» может поставить только дипломированный офтальмолог. Он же определяет причины повреждения поверхностного слоя эпителия. Для этого врач использует следующие методы:
- Первичный опрос пациента. Помогает сэкономить время и определить причину, если она очевидна – удар в область глаза, попадание внутрь постороннего предмета. Также выясняется, была ли оказана первая помощь.
- Осмотр без использования специальных инструментов. Имеет целью подтверждение наличия или отсутствия в глазу сравнительно крупного инородного тела, обширного повреждения. При инфекционных заболеваниях позволяет визуализировать гнойный экссудат.
- Обследование век и ресниц. При осмотре внутренних поверхностей предварительно «вывернутого» верхнего и нижнего века можно обнаружить попавшие в глаз посторонние предметы (в т. ч. в конъюнктивальном мешке) и новообразования. Изучение линии ресничного ряда выявляет аномалии отдельных ресниц или целые «зоны» их неправильного роста, когда они направляются в сторону глазного яблока.
- Биомикроскопия (обследование глазного яблока при помощи щелевой лампы). Позволяет выявить имеющиеся на эпителиальном слое неровности, а также локализовать повреждение, оценить его масштабы и глубину проникновения в роговицу. Дополнительно в ходе такого исследования изучается состояние слезной пленки.
- Визометрия. Стандартный метод определения остроты зрения с помощью специальных таблиц, находящихся на установленном расстоянии (5 м). Диагностика проводится поочередно для каждого глаза. При резком ухудшении зрения по сравнению с более ранними показателями визометрия поможет это выявить.
- Окрашивание роговицы специальными препаратами. Необходимо при наличии характерных симптомов, если обнаружить повреждение эпителия не получается. Флуоресцеин «выделяет» и «подсвечивает» даже мельчайшие очаги эрозии на роговице, выявить которые другими методами невозможно.

Нередко диагностировать эрозию роговицы без специальных приборов невозможно
Когда факт повреждения эпителия роговицы глаза установлен, необходимо выяснить причины (если они не очевидны). Для этого требуются дополнительные обследования:
- измерение внутриглазного давления (диафаноскопия);
- офтальмоскопия и УЗИ (позволяют выявить внутриглазные патологии);
- анализы мазков с конъюнктивы (бактериологические, цитологические).
Если пациент носит контактные линзы, дополнительно проводится их осмотр под микроскопом. Так офтальмолог выявляет имеющиеся на них микроповреждения (трещины, разрывы, шероховатости) и патогенную микрофлору. И то, и другое может стать причиной развития эрозии роговицы глаза.
Лечение
Первую помощь при появлении симптомов, типичных для травматической эрозии роговицы глаза, можно оказать самостоятельно. Необходимо:
- Тщательно и аккуратно промыть глаза физраствором или дистиллированной водой, в крайнем случае фильтрованной или кипяченой. Категорически запрещается использовать для этого салфетки, ватные палочки, диски, носовые платки, пинцет. Трение, давление на поврежденную роговицу противопоказано. Кроме того, любым из этих предметов легко занести инфекцию.
- Постараться удалить крупное инородное тело, часто моргая. Нельзя пытаться вытащить его пальцами, тереть глаза.
- Приложить к векам прохладные компрессы. Это поможет уменьшить отеки, частично избавит от болевых ощущений.
Далее нужно обратиться к офтальмологу. Диагностировав эрозию роговицы глаза и установив причину, он разрабатывает схему лечения. Чаще всего она включает препараты нескольких групп.
Кератопротекторы
Способствуют скорейшей регенерации эпителия роговицы глаза, необходимы для профилактики появления на ней рубцов. Они не только восстанавливают целостность тканей в местах эрозии, но и укрепляют их, препятствуют рецидивам. Для большинства препаратов этой группы характерна «многофункциональность».
Керакол стимулирует естественную регенерацию тканей поверхностного слоя роговицы, укрепляет стенки капилляров, насыщающих ее кислородом и необходимыми питательными веществами, восстанавливает и поддерживает ее прозрачность.
Дакролюкс эффективно увлажняет роговицу, смягчая ее, благотворно влияет на способность к рефракции, быстро купирует воспалительные процессы.
Визитил препятствует появлению отеков роговицы, образует на ее поверхности своеобразную «защитную пленку», не давая эпителию пересыхать.
«Искусственная слеза»
Подобных препаратов очень много:
- Визин;
- Офтагель;
- Систейн-Ультра;
- Оксиал;
- Лакрисин;
- Видисик;
- Октилия;
- Корнеокомфорт;
- Вид-Комод.
Эффект капли или гели дают одинаковый – увлажняют и смягчают поверхность роговицы глаза, избавляя от раздражения, ощущения песка в глазах, острой режущей боли. Некоторые подобные препараты дополнительно оказывают антибактериальное действие.
Закапывая их, нельзя касаться кончиком пипетки роговицы глаза во избежание перенесения патогенной микрофлоры.
Дополнительные методы
В офтальмологии применяются антибиотики, основным действующим веществом в которых является тетрациклин или цефалоспорин. Они необходимы для профилактики развития глазной инфекции и уничтожения патогенной микрофлоры, возможно, уже присутствующей на слизистой или роговице глаза. Продаются подобные лекарства только по рецепту, используют их, строго соблюдая рекомендованную дозировку и длительность приема.
Как дополнение к основной терапии офтальмологом могут быть назначены:
- противовоспалительные препараты;
- антигистамины;
- иммуномодуляторы;
- мидриатики (для расслабления аккомодационных мышц).
Они выпускаются в форме мазей, реже требуются инстилляции и парабульбарные инъекции.
При очевидно положительном эффекте от лечения и очищения очага патологии от патогенной микрофлоры с целью ускорения регенерации тканей назначают физиопроцедуры – электрофорез, магнитотерапия, ультрафонофорез. На роговицу глаза воздействуют соответственно ультразвуковые волны, импульсы электрического тока, магнитные поля.
При применении указанных препаратов не рекомендуется одновременно использовать местные анестетики и анальгетики в любой форме (спрей, гель). Это тормозит естественный процесс регенерации тканей и может спровоцировать истончение поверхностного защитного слоя роговицы.
Если терапия медикаментами в течение следующих 7-10 дней безрезультатна, состояние пациента к лучшему не меняется, единственный выход – микрохирургическая операция. Кератопластика в абсолютном большинстве случаев проводится с использованием эксимерной лазерной установки. При обширных повреждениях пораженный эпителий удаляется полностью и заменяется донорским имплантатом.
Кератопластика
Народная медицина предлагает свои методы борьбы с эрозией роговицы глаза. Однако при таком диагнозе заниматься самолечением чрезвычайно опасно. Народные средства – ни в коем случае не замена медикаментозной терапии. Они допустимы только как дополнение к ней. Их применение обязательно должен одобрить лечащий врач.
Популярные народные средства при эрозии роговицы – промывание глаз процеженными настоями ромашки аптечной, очанки, крупнолистового зеленого или черного чая, смазывание слизистой конопляным или облепиховым маслом.
Прогноз и профилактика
При немедленном обращении к врачу и отсутствии осложнений избавиться от эрозии глаза можно за 3-5 дней, максимум – за 1,5-2 недели (в зависимости от глубины и площади повреждения). Риск ее повторного развития или рубцевания роговицы в данном случае сводятся к минимуму.
Но если долгое время игнорировать свидетельствующие об эрозии глаза симптомы, не прибегая к медицинской помощи, или пренебрегать рекомендациями офтальмолога относительно лечения, повреждение роговицы может вызвать серьезные осложнения.
Потенциальные осложнения
Наиболее распространенная патология, провоцируемая эрозией, – неоваскуляризация роговицы. При этом капилляры «прорастают» в нее, вызывая резкое снижение остроты зрения. Устранить проблему способна только хирургическая операция (кератопластика).
Неоваскуляризация роговицы
На фото повреждения при неоваскуляризации кажутся незначительными, но на самом деле – это серьезное осложнение.
Еще более опасное осложнение, развивающееся после эрозии, если игнорировать неоваскуляризацию роговицы. Это ее помутнение. Ситуация усугубляется достаточно быстро, проходя несколько последовательных стадий:
- На роговице возникает относительно небольшое помутнение, напоминающее облачко, незаметное невооруженным глазом. Чтобы его обнаружить, потребуется инструментальный осмотр у врача. На данном этапе деструктивный процесс еще можно остановить, не прибегая к хирургическому вмешательству.
- Появляется хорошо заметное даже без использования специального оборудования пятно. Если оно размещается поблизости от центра роговицы, неизбежно резкое ухудшение зрения.
- Пятно увеличивается в размерах, заполняется фибрином. Внешняя оболочка глаза становится по большей части или полностью матовой, как будто фарфоровой. Ее затягивает т. н. бельмо. На этой стадии медикаментозное лечение уже не поможет.
Бельмо на глазу
Единственный выход при образовании бельма на глазу – хирургическая операция по пересадке роговицы с использованием донорского имплантата.
Еще одно возможное осложнение – прободная язва. Для нее характерно появления напоминающего грыжу образования, «выпяченного» внутрь глазного яблока (десцеметоцеле). Через отверстие в роговицы содержимое глазного яблока может вытечь наружу.
Весьма вероятно и защемление радужной оболочки. Рубцуется такая язва чрезвычайно медленно и неохотно, типичные ее последствия – глаукома, защемление зрительных нервов.
Эрозия роговицы провоцирует инфицирование стекловидного тела. Образующийся в глазу гнойный экссудат разносится кровью по всему организму. Это приводит к абсцессу, сепсису мозга, флегмоне свода черепа.
Профилактика
Свести к минимуму риск эрозии роговицы глаза помогут несложные профилактические меры. Особенно рекомендуется соблюдать их тем, кто уже сталкивался с такой проблемой, во избежание рецидивов:
- Носить качественные солнцезащитные очки с поляризационными линзами и UV-фильтрами, эффективно защищающие глаза от ультрафиолетового излучения разных типов.
- Не злоупотреблять посещениями солярия (обязательно использовать выдаваемые там очки) и солнечными ваннами.
- Соблюдать правила техники безопасности при выполнении любой работы, потенциально ведущей к травмам органов зрения.
- Уметь своевременно и правильно оказать первую помощь при попадании в глаза посторонних предметов. Не пытаться извлечь их самостоятельно во избежание травмирования роговицы и занесения инфекции.
- Избавиться от привычки тереть глаза.
- Соблюдать правила ношения контактных линз, проводить все необходимые гигиенические мероприятия.
- По возможности – минимизировать нагрузки на зрение, особенно возникающие при пользовании компьютером, иными гаджетами.
Также для профилактики эрозии глаза, особенно ее рецидивирующей формы, рекомендуются регулярные (каждые 4-6 месяцев) осмотры у офтальмолога и постоянное использование подобранных им капель из категории «искусственная слеза».
Своевременное и корректное лечение при попадании в глаз постороннего предмета, спровоцировавшего травматическую эрозию роговицы, – залог отсутствия более серьезных осложнений и быстрого восстановления зрения. Необходимо обратиться к офтальмологу и выполнять его рекомендации. Самолечение и пренебрежение этой проблемой провоцируют серьезные осложнения, в том числе, слепоту.
Расскажите в комментариях, сталкивались ли вы с эрозией роговицы, какие препараты вам помогли.
Предлагаем видео по теме: Майчук Д. Ю. Эрозии роговицы. Диагностика и лечение (выступление на конференции «Новые технологии в офтальмологии»)
Частые вопросы
Чем опасна эрозия глаза?
Эрозия глаза может привести к ощущению песка в глазах, боли, светочувствительности, раздражению и даже потере зрения, если не получит своевременного лечения.
Какие факторы способствуют развитию эрозии глаза?
Эрозия глаза может быть вызвана травмой, сухостью глаз, ношением контактных линз, воспалением роговицы или другими глазными заболеваниями.
Полезные советы
СОВЕТ №1
Регулярно проводите перерывы в работе за компьютером или чтении, чтобы предотвратить усталость глаз и снизить риск развития эрозии глаза.
СОВЕТ №2
Избегайте длительного пребывания в помещениях с сухим воздухом, так как это может усугубить симптомы эрозии глаза. Регулярно проветривайте помещение и используйте увлажнители воздуха.
СОВЕТ №3
При появлении симптомов эрозии глаза, таких как чувство песка в глазах, покраснение или раздражение, обратитесь к врачу-офтальмологу для профессиональной консультации и лечения.