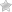Холицисто-панкреатит – заболевание с воспалительным характером, что поражает, которое поражает сразу пару важных для жизни органов, а именно поджелудочную железу и желчный пузырь.
Патология зачастую определяется в острой форме, а симптомы характерны для многих болезней и нарушений ЖКТ.
Основные признаки проявляются при несоблюдении правильного питания и образа жизни. Как показывается статистика, заболевание чаще бывает у женщин.

Причины
Многие знают, что такое панкреатит или холецистит, но не всем известно о заболевании под названием холицисто-панкреатит.
Что это за патология, и какую опасность она может представлять?
Сам панкреатит в хронической фазе чаще появляется по причине осложнения воспаления желчного пузыря, поэтому воспаление желчного и поджелудочной часто идут друг с другом.
ЖКТ человека так устроен, что при воспалении одной части, проблема может переходить на другие органы и ткани. Этот процесс довольно быстрый, кроме того, усугубить ситуацию может неправильный образ жизни и питание.
Основные причины развития болезни таковы:
- Близкое расположение внутренних органов, в результате чего воспаление из желчного пузыря быстро переходит на поджелудочную железу и наоборот.
- Неправильное или нерегулярное питание.
- Частое использование жирной пищи, а также простых углеводов.
- Злоупотребление спиртными напитками.
- Постоянные стрессы, эмоциональная нестабильность.
- Хронические болезни других органов ЖКТ.
- Рубцовое сужение дуоденального канала.
- Воспаление желчного пузыря с наличием конкрементов небольших размеров, которые закрывают каналы, усугубляя отток желчи.
- Высокое давление на печень, 12-перстную кишку во время вздутия живота.
Холицистопанкреатит имеет несколько этапов развития:
- Изначально начинается отек фатерова соска по причине сложного продвижения ферментов по каналам.
- Повышается кислотность в желудке, за счет чего оказывается сильная стимуляцию сфинктера Одди.
- Развивается желчнокаменное заболевание.
- Появляется язва желудка.
- Образуются опухоли гепатобилиарной системы.
- Рак поджелудочной железы.
Определить развитие патологии можно по характерным симптомам, которые надо знать каждому человеку, что находится в группе риска.
Симптомы
Все признаки заболевания можно поделить на разные виды. К примеру, при хроническом течении патологии и во время ее обострения, у пациента будут появляться такие симптомы:
- Диспепсические нарушения.
- Снижения массы тела.
- Вздутие живота.
- Появление в каловых массах жировых сгустков.
Существуют неврологические признаки холицистопанкреатита:
- Боль под правым ребром.
- Кругом пупка начинается посинение тканей.
- В районе поджелудочной железы при пальпации можно ощутить уплотнение тканей.
- Сокращается количество подкожного жира.
- В области пупка появляется петехиальная сыпь.
- Мышцы брюшной полости начинают атрофироваться.
Длительное присутствие болезни без лечения приводит к недостаточности поджелудочной и нарушенной работе желчного пузыря.
По причине недостатка ферментов для переваривания пищи у больных развиваются другие характерные признаки:
- Появление в каловых массах жира, что не смог перевариться.
- Снижение выделения ферментов.
- Развитие диареи.
- Пищевые волокна в кале.
Определение причины, мер лечения и общего состояния зависит от природы болезни. Поэтому патология может быть:
- Наследственной.
- Алкогольной.
- Тропической.
- Приобретенной.
Исходя из формы болезни, появляются характерные симптомы. Боли под ребрами в области поджелудочной и желчного появляются во время обострения хронической фазы патологии, а также при остром течении холицистопанкреатита.
Приступы могут становиться интенсивнее после трапезы, а в сидячем положении симптомы облегчаются.
Если у человека алкогольная форма болезни, то появляется явная тошнота и рвота. Данное заболевание будет развиваться в результате нарушения основных функций поджелудочной железы.
Характерные симптомы начинается из-за негативного влияния этила и постоянно интоксикации организма.
Расщепление спиртного проводится в печени, после чего продукты этилового спирта попадают в кровь и скапливаются в организме, нарушая основные обменные процессы.
У людей снижается выделение ферментов, происходит угнетение выработки биологически важных веществ. Такие изменения вызывают рвоту и диспепсические нарушения. Есть и другие факторы, что могут вызывать боли в хронической фазе болезни.
На ранних стадиях развития патологии происходит изменение уровня глюкозы в крови.
Характерных признаков болезни не будет, но при помощи анализа крови можно установить нарушение. У пациентов будет повышенная норма углеводов.
Начальным признаком болезни считается деформация сосудов глазного дна. Это состояние может указывать на развитие диабета.
Среди самых редких симптомов болезни можно выделить:
- Желтуху.
- Появление жидкости в брюшной полости.
- Появление псевдокист.
- Артрит суставов на руках.
Прогнозы болезни будут благоприятны, если проводить своевременное и качественное лечение. Бывают случаи с летальными исходами, но эта проблема характерная при развитии осложнений болезни.
Самыми опасными среди них, что приводят к смерти:
- Тромбообразование.
- Обструкция желчного канала в тяжелой степени.
- Опухоль поджелудочной железы.
- Полинейропатия последней стадии.
- Недостаточно эндокринной системы.
Тщательно диагностирование позволит подобрать правильную схему лечения, а сама терапия должна подбираться персонального для каждого человека.
Диагностика
Среди основных методов диагностики холицистопанкреатита выделяют:
- Прямые методы, которые включают УЗИ и МРТ. Эти методы используются, если лабораторные исследования не дают четкой картины и установить точно диагноз нет возможности. В данном случае методика может использоваться при хронической форме патологии.
- Непрямые методы, которые применяются для оценки работы поджелудочной железы, нормы ферментов в организме.
- Анализ крови и кала.
- Дыхательный тест, что нужен для определения активности ферментов.
Комплекс диагностики может меняться в зависимости от конкретного человека и степени тяжести болезни, характерных симптомов.
Лечение
Холицистопанкреатит относится к сложным патологиям, за счет чего метод терапии определяется исходя из стадии и тяжести болезни.
Полностью нормализовать работу внутренних органов получится только в начале развития патологии, если проблема запущена, то лечение будет длительным, а на протяжении жизни надо постоянно использовать меры профилактики и поддерживающее лечение.
Терапия используется комплексная, что позволяет восстановить здоровье и вылечить холицистопанкреатит.
Среди основных методов выделяют:
- Устранение инфекций, которые могут привести к воспалению.
- Нормализацию выделения ферментов.
- Улучшение оттока желчи.
- Устранение болей и других симптомов болезни.
При острой форме болезни лечение проводится с голодания и прикладывания холода в области живота.
Больному потребуется отказаться от еды на 3 суток. Можно использовать только минеральные щелочные воды.
За счет этого пищеварительная система не будет работать, купируются боли и другие острые симптомы. После этого проводится лечение.
Медикаментозные средства должен назначать и определять только врач, после проведенного диагностирования и оценки состояния.
Во время снижения воспалительного процесса могут применяться физиопроцедуры, что ускорять время восстановления.
Медикаменты
Для лечения могут использовать медикаменты из разных фармацевтических групп, среди которых часто используют такие лекарства:
- Средства, которые снижают выделение соляной кислоты. Для лечения применяют блокаторы протонной помпы. Использование препаратов позволяет сократить не только выделение желудочного сока, но и снижает количество ферментов, за счет чего уменьшается нагрузка на воспаленные части.
- Лекарства, улучшающие пищеварительную работу. Для лечения применяют ферментативные средства, что быстро расщепляют волокна и другие элементы, они же улучшает усвоение полезных веществ. Среди эффективных препаратов выделяют Креон, Фестал, Мезим. Пить таблетки надо по 3 раза в день в процессе трапезы.
- При болях можно использовать спазмолитические средства, среди которых Платифиллин или Но-шпа.
- При обострении болезни, когда начинает повышаться температура и есть другие сильные симптомы, врачи назначают антибиотики.
- Пробиотики могут применяться совместно с антибиотиками для нормализации флоры в кишечнике, уменьшении сбраживания. С терапевтической целью используют Бифиформ, Линекс, Хилак.
- Прокинетики могут применяться для нормализации функций желудка и питания полезных бактерий. Надо принимать Цекурал или Мотилиум.
- Если при холицистопанкреатите есть вздутие, врачи рекомендуют пить сорбенты. Среди них лучше всего использовать активированный уголь, Энтеросгель или Фосфалюгель.
Любые препараты надо использовать по указанию доктора, в четкой схеме, которую он прописывает.
Любые отклонения могут вызвать негативные последствия, в виде осложнений и побочных эффектов. Запрещается самому подбирать курс лечения.
Питание
Основное в лечение воспаленного желчного пузыря и поджелудочной железы является питание. Оно должно быть строгим, с соблюдением основных правил.
Диетический стол дает возможность усилить действие медикаментов и быстро избавиться от острых симптомов, переводя патологию в фазу ремиссии.
Правильного питания надо придерживаться длительное время, чтобы получить желаемый эффект.
После установки диагноза пациентам потребуется использовать диетический стол по Певзнеру №5.
Суть заключается в полном исключении из рациона жареного, жирного и острого. Запрещается использовать такие продукты:
- Любые маринады, соления.
- Консервированные и копченые продукты.
- Спиртные напитки.
- Сдобу, свежий хлеб.
- Грибы, бобовые.
- Жирные сорта мяса и рыбы.
- Лук, чеснок, щавель, капусту.
- Сладости.
- Кислые фрукты и другие продукты.
- Кофе и крепки чай, газировки.
Рекомендуется питаться следующими продуктами:
- Диетическими сортами мяса и рыбы, которые делаются на пару и варятся.
- Овощными супами.
- Печеными, паровыми, вареными овощами.
- Слизистыми кашами, особенно полезна рисовая, гречневая, овсяная.
- Сушеным хлебом или сухарями.
- Сладкими фруктами без кожуры, лучше в перетертом виде.
- Кисломолочными продуктами.
- Домашними компотами, киселями или чаями на основе трав.
В сутки пациенты должны кушать около 2500 ккал. Питание дробное, частое, обязательно соблюдать питьевой режим.
Народные средства
Народные средства можно использовать при заболевании в качестве дополнения к основному лечению.
Они позволяют быстро избавиться от симптомов, но подбор рецептов проводится только с доктором.
Среди основных рецептов, которые подойдут пациентам с холицистопанкреатитом рекомендуется – отвары и настои на основе таких трав:
- Одуванчик, укроп, ромашка, мята и календула. Напитки из описанных трав легко купируют воспаления.
- Дымянка, репешки, спорыш, цикорий. Такие компоненты меняют состав желчи в лучшую сторону.
- Тысячелистник, сушеница, зверобой, аир – позволяют сократить кислотность в желудке.
Отвары на основе описанных трав надо делать на паровой бане или делать настои в термосе, заливая кипятком и оставляя на 5 часов.
Полезное видео
Частые вопросы
Каковы основные симптомы холицисто-панкреатита?
Основные симптомы холицисто-панкреатита включают боль в верхнем правом квадранте живота, тошноту, рвоту, желтуху, повышенные уровни ферментов печени и поджелудочной железы в крови.
Каковы возможные причины развития холицисто-панкреатита?
Холицисто-панкреатит может быть вызван различными причинами, такими как желчнокаменная болезнь, алкогольное заболевание печени, инфекции, травмы или опухоли поджелудочной железы.
Каковы методы диагностики и лечения холицисто-панкреатита?
Для диагностики холицисто-панкреатита могут использоваться УЗИ, КТ, МРТ, биохимические анализы крови и мочи. Лечение может включать диету, лекарства для снятия боли, антибиотики, эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) или хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения лечения. Холицисто-панкреатит требует профессионального медицинского вмешательства.
СОВЕТ №2
Следуйте рекомендациям врача относительно диеты и режима питания. Избегайте жирной, острой и пряной пищи, алкоголя и курения.
СОВЕТ №3
Поддерживайте здоровый образ жизни, включая физическую активность и контроль веса, чтобы уменьшить риск обострения холицисто-панкреатита.