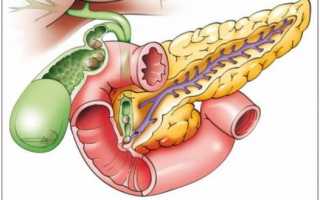
Воспаление поджелудочной железы является достаточно частым явлением у современных людей.
Одна из его форм — хронический паренхиматозный панкреатит, который отличается своим волнообразным протеканием.
Ремиссия сменяется постепенной стадией обострения патологии. Порой, это происходит в независимости от того, что человек проходит курс лечения.
В виду развития рубцевания ткани наблюдается нарушение проходимости протоков, что способствует изменению особенностей работы органа. В частности, удар наносится по эндокринной и секреторной функциях.
В итоге организм перестает вырабатывать инсулин, а также сталкивается с полным нарушением пищеварительного процесса, что губительно сказывается на организме в целом.
Под удар попадают остальные органы, связанные с метаболизмом и обработкой еды.
Чтобы убрать негативные последствия хронической формы паренхиматозного панкреатита, стоит знать клиническое проявление патологии, специфику лечебного курса и умело следовать профилактическим мероприятиям.

О патологии
Еще во времена Древней Греции первые врачеватели дали поджелудочной железе название «Pancreas».
Они смогли внести солидный вклад в медицину, ведь даже на тот момент поняли, какую пользу орган несет для работы всего тела человека.
Действительно, без поджелудочной железы осуществить нормальный процесс переваривания еды не является возможным. Орган играет большую роль в предупреждении серьезной патологии, известной под названием сахарный диабет.
Если перевести греческое название поджелудочной железы, то получится «орган, состоящий из мяса». Основная ее функция заключается в том, что гормоны органа считаются контролерами в организме таких веществ, как глюкагон и инсулин.
Помогая организму избегать серьезных недугов, орган оказывает в опасности лично, сталкиваясь с отсутствием возможности защищать себя.
Воспалительный процесс, по мнению большинства медиков, способен существенно понизить качество жизни человека.
Нередко случается так, что если больной халатно относится к своему здоровью, он может умереть.
Хронический паренхиматозный панкреатит сложен еще и тем, что у патологии отсутствуют яркие симптомы.
Лишь на серьезной стадии процветания он является истиной проблемой, существенно усложняя жизнь не только медикам, но и пациенту.
Паренхиматозный панкреатит хронической формы развивает асептический процесс воспаления, которые ведет к тому, что орган теряет возможность выполнять свои функции.
Железа сталкивается с разрушением, ведь дефективные ткани занимают соединительные участки, которые не способны выполнять ряд функций, что несут пользу жизнедеятельности человека.
На фоне происходящего коллапса, весь организм оказывается под серьезной угрозой, что приводит к массе нежелательных проблем в будущем.
Медики отмечают, что билиарный панкреатит и хронической формы паренхиматозный имеют много похожих качеств, но несмотря на этот факт, первая патология является вторичной, а потому развивается на фоне иных недугов или же является следствием наследственных аномалий.
Факторы риска
Провоцирует в организме человека хроническое паренхиматозное воспаление поджелудочной железы тот факт, что пациент халатно относится к своему здоровье.
За такое отношение в последующем приходится очень страшно расплачиваться. Иммунная система будет ослабленной, что приведет к ухудшению состояния организма.
Если же заболевание не долечить, вероятность того, что оно станет причиной паренхиматозного панкреатита действительно высока.
К факторам риска развития хронической формы воспаления паренхиматозного характера поджелудочной железы также принято относить:
- злоупотребление спиртным;
- табакокурение;
- употребление острых и жирных блюд на постоянной основе;
- пребывание человека в зонах с неблагоприятной экологической обстановкой;
- работа с веществами с токсичностью;
- факт наличия постхолецистического синдрома, такое возможно после резекции желчного пузыря;
- наличие в организме желчнокаменной патологии, гепатита, холецистита, язвы 12-типерстной кишки или же дуоденита, тромбоэмболии или же атеросклероза;
- излишние стрессовые состояния;
- травма органа при оперативном вмешательстве, несчастный случай и другие причины.
На самом деле причин не так уж и мало, а потому определить, что же на самом деле стало основополагающим для развития хронического паренхиматозного панкреатита, удается лишь в 20 процентах случаях.
Нужно понимать, что без консультации врача начинать лечение не стоит. Как показывает практика, в таких ситуациях человек лишь усугубляет свое положение, провоцируя ряд осложнений.
Возможные осложнения патологии
Если паренхиматозный панкреатит перешел в последнюю стадию, осложнений уже не удастся избежать. На фоне этого недуга развивается сахарный диабет, который сопровождается гипогликемическими кризами, несущими серьезную опасность для человека.
Не исключено, что обостриться могут гастриты, язвы, холецистит, гепатит и другие заболевания. Может быть диагностирована киста, свищ или же абсцесс.
Нужно помнить, что если не лечить паренхиматозный хронический панкреатит, то последствия этого халатного отношения к себе могут быть летальными.
Проявление паренхиматозной формы панкреатита
Хроническая патология сопровождается, как и все иные виды заболеваний данной формы, стадиями обострения и ремиссии.
Если это время затишья, человеку может казаться, что он совершенно здоров, несмотря на то, что недуг набирает обороты.
Но только ремиссия, как показывает практика, не бывает постоянной. Пройдет время и настанет черед стадии обострения патологии.
На острой стадии паренхиматозного панкреатита человек сталкивается с такими симптомами:
- ноющие боли в области под ребром, постоянно перемещающиеся на спину;
- запор, связанный с тем, что поджелудочная не перерабатывает пищу полностью;
- диарея;
- приступы тошноты;
- резкий сброс веса, так как питательные вещества не поступают в должном количестве в организм человека;
- отсутствие желания кушать. Кал может стать жирным, отблескивать, иметь не переваренные частицы пищи.
Самостоятельно поставить диагноз не удастся. Только опытный врач, прибегнув к определенным исследованиям, способен подтвердить или же опровергнуть наличие патологии.
Ниже пойдет речь о том, каким же образом можно диагностировать паренхиматозный панкреатит хронической формы.
Важность правильности диагностики при панкреатите
Лишь посетив опытного врача гастроэнтеролога и пройдя ряд анализов, можно узнать – есть ли у человека паренхиматозный хронический панкреатит.
Точное заключение дает врач на основе диагностических процедур в виде инструментальных исследований и лабораторных анализов.
Сюда стоит отнести общий анализ крови, ее же биохимию, в том числе и мочи. Необходимо установить уровень глюкозы в крови, провести копрограмму.
Потребуется УЗИ, благодаря инструментальному исследованию можно узнать информацию о размерах органа, а также есть ли на поджелудочной пораженные участки.
Возможно, что придется пройти КТ. Исследование дорогостоящее, но позволяет визуально наблюдать состояние органа.
ЭРХПГ также является одним из инструментальных методов для постановки диагноза патологий поджелудочной.
Проводится эндоскопическая ретроградная холангиопанкреатография гораздо реже, нежели вышеуказанные анализы.
В организм вводится специальное контрастное вещество, которое под воздействием рентгена позволяет увидеть все участки органа.
На самом деле опытные гастроэнтерологи, даже полагаясь на ряд симптоматических признаков у человека, способны понять, какой именно тип панкреатита присутствует в организме. Но чтобы не ошибиться, нужно, чтобы пациент прошел ряд обследований.
Профилактические мероприятия
Здоровый образ жизни – главный залог хорошего человека. Панкреатит не будет докучать человеку, если полностью отказаться от употребления спиртных напитков и перестать курить.
Полезным будет перейти на особый рацион питания, который получил среди специалистов название «Стол №5».
Важно современно посещать врачей, лечить инфекционные патологии и сбои в работе органов желудочно-кишечного тракта. По возможности стоит ограничить себя от стрессовых ситуаций, больше гулять на свежем воздухе и проводить время в компании близких людей.
Панкреатит не лечиться полностью, но не отягощает жизнь человека, если использовать все вышеуказанные советы по профилактике.
В обратном случае, не исключено разрушение тканей организма и возникновение действительно серьезных осложнений, которые снизят качественные характеристики жизни.
Соблюдение диеты
Так как поджелудочная железа относится к органам пищеварения, без соблюдения диетических норм при хроническом паренхиматозном панкреатите не обойтись.
Важно, чтобы число калорий, поступающих в организм, соответствовало физическим нагрузкам человека.
Детально о построении рациона питания можно поговорить с лечащим врачом и по необходимости стоит записаться к диетологу на прием.
В последующем человек начнет воспринимать диету не в качестве запрета, а привыкнет к новому рациону питания и даже будет получать от него удовольствие.
Голодать не нужно. Кушать стоит по 5-6 раз в день, порции должны быть до 300-х грамм. Это важное условие, чтобы не перегружать органы пищеварения большими объемами. Акцент стоит делать на «легкий рацион».
Обязательно нужно кушать белок. Чтобы ускорить восстановительный процесс в организме, нужно употреблять его повышенное количество.
В сутки нужно съедать 130 гр. белка, 1/3 часть из массы должна иметь растительное происхождение.
Важно, чтобы человек с панкреатитом ел мясо, но не жирных сортов. Идеальный вариант – индюшатина, курятина или же кролик.
Не нужно жарить или же запекать продукты, тушить, стоит полагаться на такие способы приготовления, как варка на пару или же варение в воде.
Обязательно в рационе присутствовать должен творог. Лучше, если это будет натуральный домашний продукт, который отличается низким содержанием жира.
Все другие продукты будут препятствовать перерождению тканей. Молоко для супов, каш и киселей можно кушать, но вот в чистом виде данный продукт не рекомендуется.
Что касается жиров, то в суточном рационе их должно быть в пределах 80 гр., не более. Это может быть масло растительного происхождения.
Табу наложено на маргарин, свиной, кулинарный и говяжий жир. Углеводы должны присутствовать также, в суточной норме – 350 гр.
Можно кушать домашнее варенье, натуральный мед, сахар и сироп. Рекомендованы паровые блюда с овощами, свежие фрукты, но обязательно их стоит перетирать. Можно пить компоты, в состав которых входят сухофрукты.
Лечение
Так как патология протекает с обострением и ремиссией, лечение направляется на понижение болевых ощущений, снятие отечности органа, детоксикации, исключение симптоматики. Полезной будет витаминотерапия и антибиотики.
Хроническая форма паренхиматозного панкреатита не лечится полностью. Основной задачей врача и пациента будет исключить стадии обострения и сделать так, чтобы ремиссия продлилась максимально длинный срок.
Помогать в этом будет грамотный подбор медикаментозного сопровождения больного и диета «Стол №5».
Полезное видео
Частые вопросы
Каковы основные симптомы хронического паренхиматозного панкреатита?
Основные симптомы хронического паренхиматозного панкреатита включают боли в верхнем животе, которые могут усиливаться после приема пищи, понос, непереносимость жирной пищи, потерю веса, и иногда сахарный диабет из-за недостаточной продукции инсулина.
Каковы основные причины возникновения хронического паренхиматозного панкреатита?
Основными причинами возникновения хронического паренхиматозного панкреатита являются длительное употребление алкоголя, курение, генетическая предрасположенность, высокий уровень жиров в крови, и некоторые другие факторы.
Каковы методы диагностики и лечения хронического паренхиматозного панкреатита?
Диагностика хронического паренхиматозного панкреатита включает в себя различные методы, такие как УЗИ, КТ, МРТ, а также анализы крови и фекалий. Лечение может включать в себя применение ферментных препаратов, диету, лекарства для облегчения боли, а в некоторых случаях может потребоваться хирургическое вмешательство.
Полезные советы
СОВЕТ №1
При хроническом паренхиматозном панкреатите рекомендуется соблюдать диету, исключая из рациона жирные, острые, копченые продукты, алкоголь, газированные напитки и сладости. Предпочтение следует отдавать нежирным белкам, овощам, фруктам и злакам.
СОВЕТ №2
Важно проконсультироваться с врачом и подобрать индивидуальную схему приема ферментных препаратов, которые помогут улучшить пищеварение и усвоение питательных веществ.
СОВЕТ №3
Необходимо воздерживаться от курения, так как никотин может усугубить симптомы панкреатита и замедлить процесс выздоровления.