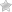Когда человека поражает какая-либо патология, то все проблемы уходят на второй план.
Особенно это актуально в том случае, если эта патология является смертельно опасной.
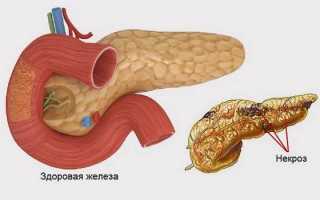
Именно таким заболеванием и принято считать некроз поджелудочной железы, который относят к самым опасным патологиям, поражающим весь желудочно-кишечный тракт.
Примечательно, что болезнь довольно часто встречается среди молодых девушек.

Что собой представляет некроз
Некроз — что это такое? Панкреонекроз – патологическое состояние, во время которого наблюдается изменение и отмирание тканей поджелудочной железы. Чаще всего болезнь развивается на фоне острой формы панкреатита.
Поджелудочная железа предназначена для выработки своеобразных ферментов, которые проникают в кишечник и расщепляют жиры, белки и углеводы, способствуя процессу переваривания пищи.
Когда поджелудочные протоки поражены, ферменты не могут «выйти» наружу и начинают переваривать саму железу.
Типы и формы панкреатита
Имеется большое количество параметров, исходя из которых, можно классифицировать рассматриваемое заболевание.
Следует обсудить их более подробно. По объему ткани, затронутой некрозом, болезнь делится на такие типы:
- Локальная: мелкоочаговый, среднеочаговый и крупноочаговый некроз.
- Распространенная: тотальный и субтотальный некроз.
Пациенты, у которых развивается легко- и среднеочаговая форма панкреонекроза, попадают на врачебную скамью довольно редко.
Таки стадии, чаще всего, диагностируют при плановом обследовании. Субтотальная стадия характеризуется поражением практически всех органов, а при тотальной – орган сразу погибает.
Согласно скорости протекания панкреонекроз бывает двух типов:
- Вялотекущий.
- Прогрессирующий.
По наличию инородных клеток в области рассматриваемого органа патология подразделяется на два вида:
- Стерильная.
- Инфекционная – когда в кровь, помимо ферментов и продуктов воспаления, проникают вредоносные микроорганизмы, провоцирующие инфекционно – токсический шок и сепсис. Такое явление часто заканчивается смертью пациента.
По характеру течения панкреонекроз бывает таким:
- Отечный.
- Геморрагический.
- Гемостатический.
- Смешанный.
Положительный прогноз специалисты могут дать лишь при диагностировании отечного некротического панкреатита.
Причины появления патологии
Главным фактором, провоцирующим панкреонекроз, выступает острая стадия панкреатита или обострение его хронической формы.
Здесь следует учесть, что панкреонекроз образуется в случае очень запущенных и тяжелых панкреатитов.
Помимо указанного фактора, имеются и другие причины зарождения патологии. Они таковы:
- Увлечение алкогольными напитками.
- Злоупотребление жареной и жирной пищей, негативно воздействующей на весь пищеварительный тракт.
- Наличие конкрементов в желчном пузыре.
- Отравление продуктами питания.
- Осложнения после эндоскопических исследований организма.
- Врожденные аномалии желудочно-кишечного тракта.
- Язва желудка и кишечника.
- Травмирование органов при проведении хирургического вмешательства.
- Наличие в организме инфекций и вирусов.
- Заражение паразитами.
Реже панкреонекроз может проявляться при неправильной работе сфинктера Одди, врожденных пороках поджелудочной железы.
Все указанные явления провоцируют рассматриваемый недуг, который принято считать очень тяжелым и опасным.
Следует учесть, что даже своевременно начатая терапия не дает 100% гарантии на выздоровление. От 40 до 70% всех пациентов с панкреонекрозом умирают.
Основные признаки заболевания
К симптомам некроза можно отнести и особенности организма конкретного пациента, и любой патологический процесс.
Но главным признаком развивающегося заболевания считаются болезненные ощущения в области левого ребра, которые иррадиируют в плечо или грудную клетку.
Некроз своими проявлениями схож с сердечным приступом, поэтому очень важно своевременно отличить патологию одна от другой.
Для этого человек должен сесть, поднять коленки к животу и прислушаться к ощущениям: если боль становится менее интенсивной, то это указывает на наличие панкреонекроза.
Частые симптомы патологии
Имеется несколько характерных признаков, свидетельствующих о развитии проблем с поджелудочной железой.
Следует рассмотреть их более подробно:
- Болезненность. Интенсивность ощущений может меняться в зависимости от характера поражения органа и степени запущенности патологии. Это указывает на то, что боль не во всех случаях проявляется слишком сильно. Но, несмотря на это, практически у 92% пациентов ощущения нестерпимые. Кроме того, они могут сопровождаться сердечным коллапсом, который часто приводит к летальному исходу. У оставшихся 8% людей характер боли умеренный.
- Рвота, не связанная с употреблением пищи и не облегчающая состояние пациента. В массах могут наблюдаться кровяные вкрапления и желчь, ибо происходит разрушение сосудов. Непрекращающаяся рвота вызывает обезвоживание, снижает диурез, провоцирует задержку мочеиспускания и повышенную жажду.
- Сильное вздутие и метеоризм. Если в кишечнике наблюдается брожение, то человек ощущает излишнее газообразование. Такой процесс опасен задержкой газов и вздутием живота, ослаблением перистальтики органа и регулярными запорами.
- Отравление организма. При прогрессировании панкреонекроза наблюдается интоксикация токсинами бактерий. Это проявляется повышенной слабостью и понижением давления, одышкой и тахикардией. Токсины могут спровоцировать энцефалопатию, которая опасна появлением дезориентации пациента и комой.
- Гиперемия. Когда патология сильно запущена, у больного желтеет кожный покров. Кроме того, на животе и спине могут возникать синяки, образующиеся по причине внутреннего кровоизлияния.
- Гнойное поражение диагностируют на последних стадиях некроза. Из-за воспаления орган увеличивается в несколько раз, что становится причиной появления гноя и появления токсического гепатита.
Стоит учесть, что запущенный некроз поджелудочной железы практически не поддается терапии и считается неизлечимыми.
Как диагностировать патологию
Если человек будет внимательно прислушиваться к сигналам своего организма, то он своевременно заподозрит начало развития панкреонекроза и имеет все шансы на утешительный прогноз.
Острая форма панкреатита успешно лечится медикаментами и не нуждается в оперативном вмешательстве.
Диагностические мероприятия, которые проводят сразу после госпитализации больного человека, включают следующие процедуры:
- Анализ крови, требуемый для того, чтобы определить ферменты амилазы и липазы, которая способна расщеплять жир.
- Ультразвуковое исследование, позволяющее выявить габариты, форму и состояние тканей поджелудочной железы. Кроме того, УЗИ помогает рассмотреть местонахождение пораженного участка и его распространенность.
- Лапароскопия применяется в том случае, когда требуется экстренная диагностика или же когда результатов УЗИ недостаточно для постановки диагноза.
- КТ – метод обследования, который дает возможность выявить пораженные очаги, воспалительные процессы, новообразования и изменения в размерах органа.
- МРТ – данная методика считается самой достоверной, ибо с ее помощью можно понять, почему возникли болевые ощущения.
Все рассмотренные диагностические мероприятия позволяют выявить необходимость в хирургическом вмешательстве и предугадать последствия.
Чаще всего у медиков получается выявить симптоматику и установить диагноз на первых этапах зарождения панкреонекроза.
Для того чтобы процесс диагностики ускорился, врач должен расспросить пациента, употребляет ли он алкоголь, имеет ли болезни печени или желчного пузыря.
Большинство больных с панкреонекрозом поступают в клиники в алкогольном опьянении.
Варианты лечения патологии
Хоть статистика и не указывает на положительный исход лечебных мероприятий, пациент должен получить достойную терапию, чтобы иметь шанс на излечение.
Консервативная терапия
Медикаментозное лечение часто является своеобразной подготовкой к хирургическому вмешательству или же применяется при диагностировании мелкоочагового панкреонекроза.
Такая терапия должна обезвредить ферменты, выполнить дезинтоксикацию, провести обезболивание и избавить от риска осложнений.
В этих целях принято проводить следующие процедуры:
- Вливание внутривенно солевого раствора.
- Лечение анальгетиками, спазмолитиками, постановка новокаиновой блокады.
- Прием антибактериальных препаратов.
- Использование веществ, которые тормозят действие протеолитического фермента.
- Прием антигистаминных средств.
- Проведение симптоматического лечения.
Помимо этого, нужно обеспечить железе покой, путем введения в организм пациента специальных питательных препаратов и соблюдения голодной диеты на протяжении 3-5 дней.
В этот период запрещены какие-либо физические нагрузки.
Хирургическое вмешательство
Если медики диагностируют запущенные стадии патологии, то операции не избежать. Обязательно оперативное вмешательство проводят при наличии в органе инфекции, и если железа не реагирует на медикаментозную терапию.
При развитии стерильного панкреонекроза операция нужна при расхождении некроза на близлежащие внутренние органы.
Хирургическое вмешательство бывает 3 видов. Следует рассмотреть их более подробно:
- Экстренная операция, проводимая сразу де после госпитализации больного.
- Срочная операция, которую делают в течение 72 часов, если не наблюдается улучшений.
- Поздняя операция, назначаемая в течение 2 недель с поступления в стационар при неудачном медикаментозном лечении.
Ситуация осложняется тем, что у медиков нет единой методики проведения операции. Восстановится ли человек после нее – зависит только от него самого, ибо придется соблюдать строгую диету на протяжении всей жизни.
Часто пациенты, которые столкнулись с панкреонекрозом, страдают от сахарного диабета, ведь организм перестает нормально вырабатывать инсулин.
Осложнения патологии
Когда наблюдается прогрессирование заболевания, ферменты поджелудочной железы попадают в кровь и распространяются по телу пациента.
Это вызывает расширение сосудов и повышение их проницаемости, что приводит к проникновению крови в пространство между клетками. Такое явление провоцирует отек рассматриваемого органа, кровоизлияния.
Имеется ряд последствий, которые могут возникать на фоне воспалительного процесса и некроза. Они таковы:
- Парапанкреатический инфильтрат.
- Геморрагический выпот перитонеального типа.
- Перитонит панкреатогенного характера.
- Флегмона за брюшиной асептического типа.
Для того чтобы избежать таких опасных последствий, следует своевременно обращаться за помощью квалифицированных специалистов. Только врач может постановить диагноз и назначить адекватное лечение.
Профилактические меры
Имеется несколько рекомендаций, которые помогут предупредить появление рассматриваемого заболевания и опасных осложнений.
Они таковы:
- Соблюдение диетических мероприятий при диагностировании панкреонекроза. Пациентам запрещено есть жареную и жирную пищу.
- Отказаться от употребления алкоголя и других напитков, в состав которых входит спирт.
- Ведение здорового образа жизни.
- Правильный режим сна.
- Проведение терапии инфекционных и вирусных болезней.
Кроме того, нельзя запускать до запущенных стадий патологии желудочно-кишечного тракта.
Прогноз
Медики не могут давать утешительного прогноза при панкреонекрозе. Если была выявлена его тотальная форма, то ее диагностирует только патологоанатом. Но и при всех других типах заболевания шанс выздороветь ничтожно мал.
Около 25-50% пациентов выживают после экстренной операции. В том случае, если хирургическое вмешательство было выполнено на 3 сутки, то шансы становятся еще меньше.
Полезное видео
Частые вопросы
Каковы причины развития некроза поджелудочной железы?
Некроз поджелудочной железы может быть вызван обструкцией желчных протоков, алкогольным злоупотреблением, травмой, инфекцией или некоторыми лекарственными препаратами.
Какие симптомы сопровождают некроз поджелудочной железы?
Симптомы некроза поджелудочной железы могут включать сильную боль в верхней части живота, тошноту, рвоту, лихорадку, быструю пульсацию и даже потерю сознания.
Каково лечение некроза поджелудочной железы?
Лечение некроза поджелудочной железы может включать больничное лечение, применение антибиотиков, жидкостную терапию, а также в некоторых случаях может потребоваться хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Обратитесь к врачу немедленно, если у вас возникли симптомы некроза поджелудочной железы, такие как сильная боль в верхней части живота, тошнота, рвота, лихорадка и быстрая потеря веса.
СОВЕТ №2
Придерживайтесь строгой диеты, предписанной врачом, чтобы снизить нагрузку на поджелудочную железу и способствовать ее заживлению.