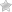Среди множественных заболеваний пищеварительной системы, особое место занимает воспаление поджелудочной железы.
Патологический процесс протекает на фоне нарушений работы органа, вызывая панкреатит поджелудочной железы.
В результате, происходят нарушения в системе пищеварения, поступающая пища плохо переваривается, вызывая целый ряд неприятной симптоматики, среди которой нередко проявляются болевые ощущения опоясывающего характера.
Чтобы разобраться, как лечить патологию, нужно выяснить, что это такое, как проявляется болезнь, какие существуют методы диагностики и способы терапии.

Описание патологии
Отвечая на вопрос, что такое панкреатит поджелудочной железы, стоит изначально разобраться с механизмом его образования и его проявлениями.
Панкреатит относят к числу патологий воспалительного характера. Он поражает ткани поджелудочной железы.
Сам орган располагается за областью желудка, примыкая к органу двенадцатиперстной кишки. Железа вырабатывает секрет, именуемый панкреатической жидкостью, содержащую важные ферменты для полноценного переваривания пищи.
Какими они бывают:
- Амилаза. Данный фермент активно перерабатывает сахар и крахмал.
- Липаза. Отвечает за расщепление жиров.
- Трипсин, Химотрипсин. Оба фермента активно расщепляют белки.
Большее количество важных ферментов необходимо для полноценной переработки и расщепления углеводсодержащей пищи.
Меньшее количество ферментов приходится на переработку жирных продуктов питания. После выработки ферментов, происходит их активное проникновение в полость двенадцатиперстной кишки, где они выполняют свою важную роль.
При развитии панкреатита, происходит блокирование просвета, выводящего панкреатический сок в двенадцатиперстную кишку.
Это приводит к образованию застоя сока с содержанием ферментов в полости поджелудочной, что влечет за собой саморазрушение органа.
Первопричины и симптоматика заболевания зависят от формы развития патологического процесса.
Выделяют острую и хроническую стадию. Немаловажную роль в клинической картине играют сопутствующие заболевания.
Развитие заболевания у взрослых
Основной причиной заболевания является злоупотребление алкогольными напитками. Именно взрослые пациенты страдают от патологического состояния, связанного с нарушениями в поджелудочной железе по причине ее воспаления.
Главной проблемой при таком диагнозе – употребление спиртосодержащих напитков. Взрослые пациенты разных стран мира страдают от алкогольной зависимости, что сказывается на здоровье и состоянии железы.
Многие люди ошибочно считают, что малые дозы алкоголя или качество горячительного напитка могут повлиять на развитие патологии.
На самом деле оба показателя не являются ключевыми, поскольку панкреатит способен развиваться как при больших, так и при малых количествах употребляемого спиртного напитка. Качество алкоголя, при этом, не играет никакой роли.
На процесс образования болезни способно повлиять качество питания или сопутствующие заболевания. Иногда определяющую роль играет половая принадлежность пациента.
Заболевание у мужчин
Мужской организм чаще подвержен развитию патологии. Это связано с тем, что мужская половина населения реже обращается с жалобами к врачу.
Мужчины не обращаются к доктору с появлением первых признаков панкреатита. По этим причинам патология выявляется на поздней стадии, когда возникает нестерпимая боль и серьезные осложнения.
Еще одним фактором, почему мужчины чаще страдают от заболевания, является алкоголь. Именно мужская половина населения чаще подвержена зависимости от вредной привычки нежели женская.
Заболевание у женщин
Основной причиной развития болезни у женщин является желчнокаменная болезнь. Данная патология приводит не только к панкреатиту, но и к холециститу.
На развитие недуга способно повлиять гормональное нарушение. Женский организм наиболее часто подвержен таким изменениям.
По этим причинам заболевание может быть спровоцировано:
- Беременностью.
- Родовой деятельностью.
- Климаксом.
- Приемом гормональных лекарственных препаратов.
Детский возраст
В детском возрасте так же может развиться панкреатит. Выявить причины развития довольно сложно.
Зачастую воспалительный процесс развивается на фоне генетической предрасположенности или наследственности.
Нередко причины заключаются в последствиях оперативного хирургического вмешательства или травмах.
Иногда причиной становится муковисцидоз. Существуют несколько форм его развития: легочный, кишечный или смешанный.
Какие еще могут быть причины нарушения в работе поджелудочной железе, повлекшие за собой сильное воспаление:
- Проявления аллергии.
- Паротитные инфекции.
- Хронические очаговые источники инфекции.
- Трудности в выведении панкреатической жидкости.
Выявить точные первопричины образования заболевания может исключительно лечащий врач на основании проведенных диагностических мероприятий и лабораторных исследований.
Причины
Поступающая пища в полость желудка должна полноценно перевариваться для дальнейшего продвижения по желудочно-кишечному тракту.
При поступлении пищи в желудок, вырабатывается панкреатический сок в поджелудочном органе.
В поджелудочной жидкости находятся важные ферменты, необходимые для переваривания и расщепления жиров, белков, углеводов.
Находясь в полости железы, они неактивны. Свою активность ферменты приобретают при высвобождении и продвижении в двенадцатиперстную кишку.
Любые нарушения в пищеварительном органе, связанные с нарушением и затруднением оттока панкреатической жидкости, приводят к застою сока в поджелудочной.
Это приводит к активизации ферментов в органе и дальнейшему разрушению железы. Ферменты начинают расщеплять клетки стенок поджелудочной, приводя к воспалительному процессу.
Данный процесс точно характеризует ответ на вопрос, что такое панкреатит поджелудочной железы. Причин данного процесса может быть множество.
Первичные
Среди первичных причин образования патологии стоит отметить поражения тканей самого железы.
Это связано со следующими факторами:
- Курение и прием алкогольных напитков (особенно при злоупотреблении спиртным).
- Нарушения или повреждения поджелудочной по причине травм полости живота, оперативного хирургического вмешательства, методов инструментальных диагностических исследований.
- Долгосрочная терапия лекарственными препаратами, оказывающими негативное влияние на состояние поджелудочного органа.
- Генетическая предрасположенность и наследственный фактор.
- Результат неправильного и нерационального питания. Сюда относят употребление вредной пищи (жирной, жареной, копченой, острой, горячей, излишне соленой).
Первичную форму болезни можно выявить у пациентов любой возрастной группы. Требуется как можно раньше выявлять патологию для назначения правильной терапии.
Если лечение будет проведено комплексное, правильное и вовремя, можно приостановить развитие деструктивных явлений, восстановить функции железы, предупредив серьезные последствия.
Вторичные
Вторичными причинами развития панкреатита являются сопутствующие заболевания органов пищеварительной системы.
О каких заболеваниях идет речь:
- Проявления желчнокаменной болезни. Данное нарушение считается основным среди заболеваний органов пищеварения, способное вызвать панкреатит.
- Вирусные гепатиты и другие инфекционные болезни.
- Заболевания, передающиеся по наследственной линии. К ним относят болезнь Крона и муковисцидоз.
- Образование глистных инвазий в полости желчевыводящих протоков.
Нередко специалистам не удается выявить точные причины развития болезни. Только устранив причины, повлекшие к образованию недуга, можно добиться положительных результатов от терапии.
Формы патологии
Функции поджелудочного органа могут быть утеряны вследствие разрушительной деятельности воспалительного процесса.
Уничтожение здоровых клеток органа грозит необратимым последствиям. Заменить функциональную составляющую железы не способен ни один орган желудочно-кишечного тракта.
Всего выделяют две категории развития болезни: хроническая и острая формы. Оба варианта отличаются между собой по характеру течения, симптоматикой, лечением и осложнениями.
Острая форма
Данная форма течения болезни отличается высокой интенсивностью воспалительного процесса.
Происходит сильное разрушение стенок органа на клеточном уровне, грозящее необратимыми последствиями и серьезными осложнениями. Нередко данная форма недуга приводит к летальному исходу для пациента.
При таком течении недуга происходит застой панкреатического сока, содержащего важные ферменты для расщепления поступающей пищи.
Панкреатическая жидкость должна проходить в полость двенадцатиперстной кишки, но данный процесс нарушается вследствие закупорки протока органа.
Это приводит к активизации ферментного состава в полости поджелудочной, стремительному разрушению стенок органа на клеточном уровне, развитию необратимых последствий.
В результате сильного воспаления, нарушается структура тканей органа, и образуется сильный отек.
В группу риска зачастую попадают взрослые пациенты возрастной группы 30-60 лет. Эти показатели достаточно условны, поскольку заболеть панкреатитом могут даже дети.
Этому могут способствовать несколько причин:
- Несоблюдение правильного режима и рациона питания.
- Злоупотребление фастфудом, острой, жирной, жареной пищей.
- Получение травм брюшной полости.
- Образование глистных инвазий в органах желудочно-кишечного тракта.
- Наследственный фактор, генетические нарушения, связанные с врожденными изменениями в органах пищеварения – желчном пузыре и его протоках, двенадцатиперстной кишки, поджелудочной.
- Следствие наследственных или инфекционных болезней.
Течение острого панкреатита в детском возрасте достаточно легче, нежели у взрослых. Методика лечения, симптоматика и способы диагностирования в значительной мере отличаются от взрослых.
Хроническая форма
Эта форма проходит с менее выраженными проявлениями патологического процесса на фоне воспаления.
Периодически проявляются обострения, после чего снова недуг затухает, переходя в стадию ремиссии.
При прогрессировании панкреатита, железистые ткани замещаются соединительными. Они не способны вырабатывать необходимые ферменты, гормоны. Это приводит к нарушениям в работе всей пищеварительной системы.
Данная стадия диагностируется у больных разных возрастных групп. В последнее время все чаще выявляют болезнь по причине злоупотребления спиртными напитками и употребления в пищу вредных продуктов питания, включая фастфуды.
Периоды обострения
Одним из способов терапии панкреатита является соблюдение специальной диеты. Она предполагает употребление исключительно здоровой пищи.
Начальная стадия обострения протекает спокойно, без каких-либо существенных последствий.
Больного могут беспокоить неприятные или дискомфортные явления, с которыми они живут годами.
При несоблюдении диетического рациона питания, наступает очередной период обострения, который может вызвать сильные болевые ощущения и неприятные последствия.
Особенно это ощутимо при злоупотреблении спиртными напитками, газировки, острой, жирной или жареной пищи.
Если все эти погрешности были совершены на голодный желудок, проблемы могут усиливаться.
Симптоматика
Признаки болезни могут несколько отличаться, в зависимости от формы недуга. При хронической форме симптомы могут быть стертыми, их очень легко спутать с признаками других патологий.
Нередко первоначальные стадии протекают бессимптомно. Могут отмечаться слабость, тяжесть после еды, ухудшение общего состояния пациента.
Важно вовремя обращаться к специалистам, чтобы исключить возможность развития панкреатита или выявить проблему, чтобы начать полноценное и правильное лечение.
По каким признакам можно определить недуг:
- Болевой синдром. Характер боли опоясывающий, он поражает левое или правое подреберье. Боль интенсивная и не поддается устранению лекарственными препаратами.
- Потеря аппетита, тошнота с рвотой. В рвотных массах присутствует содержимое полости желудка с желчью.
- Отмечается повышение температуры тела выше 38 градусов. У больного учащается пульс и дыхание, уровень артериального давления снижается.
- Брюшная стенка в правом подреберье претерпевает напряжение.
- Вследствие нарушений в работе желудочно-кишечного тракта, появляется сильное вздутие в области верхней части живота.
- Может меняться цвет кожи, она становится синюшной. Если причиной недуга является желчнокаменная болезнь, кожные покровы приобретают желтый цвет в результате механической желтухи.
На фоне остальной симптоматики, пациент стремительно теряет массу тела. Его мучает боль, недомогание, слабость, депрессивное состояние, апатия.
Диагностика
При появлении первых признаков патологии, требуется незамедлительно обращаться к доктору.
Опытный специалист внимательно изучит клиническую картину пациента, проведет инструментальные методы диагностики и направит на лабораторные анализы.
Что входит в данный комплекс:
- УЗИ (ультразвуковое исследование) брюшной полости.
- Рентгенодиагностика.
- Гастродуоденоскопия.
- Изучение сосудов.
- Общий и биохимический анализ крови.
По результатам диагностики, лечащий врач устанавливает диагноз после чего назначает терапию.
Лечение
При остром течении недуга полагается лечение в стационаре, поскольку данное состояние считается очень опасным.
Поэтому важно незамедлительно вызвать неотложную помощь при появлении первых проявлений болезни.
Оказание помощи
До приезда неотложной помощи важно оказать больному первую помощь. Ему обеспечивают покой, усаживая его в положении сидя, подогнув ноги к груди в коленях.
Больному полагается строгое лечебное голодание, разрешается только прием воды по четверти стакана каждые полчаса.
Чтобы не усложнить постановку диагноза врачом, противопоказано до приезда врачей принимать противовоспалительные или обезболивающие лекарственные препараты.
Медикаменты
При интенсивных болях доктор может назначать спазмолитики (Дротаверин или Но-шпу). Медикаменты активно снимают воспаление и боль.
В стационаре используют консервативную методику терапии с применением солевых растворов, глюкозы, белковых препаратов, других средств.
Какие еще препараты назначают:
- Для купирования рвоты применяются медикаменты, способные восстановить водно-солевой баланс. В этот список входит раствор Натрия Гидрохлорида.
- Креон, Фестал и Панкреатин способны восстановить недостаток важных ферментов.
- Витаминные комплексы.
- Капельницы со смесями незаменимых аминокислот (Аминосол, Альвеэин, Альвезин).
В тяжелых формах требуется оперативное хирургическое вмешательство. Оно может быть плановым или экстренным.
Диета
Одним из условий терапии является соблюдение диетического рациона питания. Из привычного меню пациента исключаются все вредные продукты питания в пользу полезных.
Применяются только щадящие способы приготовления блюд. Исключаются вредные добавки, ароматизаторы, консерванты, красители, острые специи, пряности, приправы.
Отдают предпочтение тушеным, вареным, слегка запеченным и приготовленным на пару блюдам. Соблюдают питьевой режим и дробно питаются.
Важно следить за здоровьем поджелудочной железы и вовремя обращаться к доктору, не дожидаясь развития болезни и перетекания в более тяжелую стадию.
Самолечение исключено, поскольку ведет к серьезным последствиям.
Полезное видео
Частые вопросы
Какие симптомы характерны для панкреатита поджелудочной железы?
Симптомы панкреатита могут включать в себя боль в верхней части живота, тошноту, рвоту, повышенную температуру, учащенное сердцебиение, а также потерю аппетита и веса.
Каковы основные причины развития панкреатита поджелудочной железы?
Основными причинами панкреатита являются злоупотребление алкоголем, желчнокаменная болезнь, высокий уровень жиров в крови, инфекции, некоторые лекарства, а также генетические факторы.
Какой диагноз и лечение обычно предписывают при подозрении на панкреатит поджелудочной железы?
Для диагностики панкреатита могут использоваться различные методы, включая анализы крови, УЗИ, КТ, МРТ. Лечение обычно включает в себя голодание, применение лекарств для облегчения боли и воспаления, а в некоторых случаях может потребоваться хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Следите за своим питанием, исключая из рациона жирные, острые, копченые, жареные и консервированные продукты. Предпочтение отдавайте нежирным белкам, свежим овощам и фруктам.
СОВЕТ №2
Избегайте употребления алкоголя, так как он может ухудшить состояние поджелудочной железы и вызвать обострение панкреатита.
СОВЕТ №3
При возникновении болей в области живота, обратитесь к врачу для проведения необходимого обследования и назначения лечения. Не откладывайте визит к специалисту, так как панкреатит требует компетентного медицинского вмешательства.