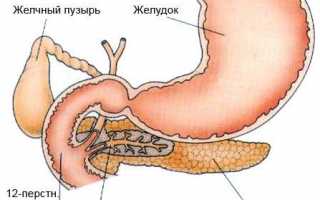
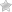Панкреатит является воспалительным процессом в поджелудочной железе.
Основным провоцирующим фактором считается нарушенный отток желудочных соков и прочих ферментов, которые вырабатываются пораженным органом, в тонкую кишку.
Частота заболевания и прочих патологий неуклонно растет. Прежде всего подобное сопряжено с несбалансированным питанием, чрезмерным потреблением алкогольных напитков, ухудшением экологической ситуации.

Причины возникновения
Часто возникает вопрос, что за болезнь и каковы ее причины.
Самым распространенным провоцирующим фактором рассматриваемого заболевания у мужчин и женщин считается чрезмерное потребление алкогольных напитков в значительных объемах.
Помимо того, к причинам болезни можно отнести:
- сбои в оттоке желчи при патологических процессах воспалительного характера в протоках и желчнокаменном заболевании;
- преобладание жирного в меню, сочетание с алкогольными напитками;
- углубление язвы 12-типерстной кишки и распространение ее на близлежащую поджелудочную;
- гастрит и язва 12-типерстной кишки с повышенной кислотностью;
- болезни пищеварительного тракта — нарушенный тонус сфинктеров, отклонения в развитии, гастрит, дуоденит;
- вирусные гепатиты, инфекционный мононуклеоз, паразиты;
- расстройства в эндокринной сфере — повышенная выработка гормонов, ведущая к скоплению кальция в тканях железы;
- значительные дозировки гормональных средств, химиотерапия в процессе лечения онкологических болезней, превышение дозировки диуретическими и прочими препаратами
- интоксикация метиловым спиртом;
- травматизм брюшной полости;
- патологии сосудов.
Когда проникшая в пути поджелудочной желчь заражена бактериями, положение существенно резко усугубится.
Составляющие желчи провоцируют отмирание тканей пораженного органа, способствуют активизации ее ферментных систем. Вследствие этого начинается самопереваривание.
Наследственные формы заболевания сопряжены с расстройствами генетического характера в обмене некоторых аминокислот и скопления их в поджелудочной.
Панкреатит поджелудочной железы у лиц мужского пола провоцирует табакокурение, которое вызывает продолжительное спазмирование сосудов.
Это ведет к ухудшенному обмену веществ внутри органа и провоцирует хронизацию патологического процесса.
Острая форма панкреатита способна проявиться после определенных диагностических и терапевтических процедур:
- после проведения ЭРПХГ в целях обнаружения сложностей оттока желчи, во время которой вероятно проникновение контрастного вещества в железу;
- после оперативного вмешательства на желудке и билиарных протоках и затекании желчи;
- после пересадки почки во время терапии кортикостероидами.
Потому крайне важно обнаружить причины, вследствие которых сформировался патологический процесс. Лишь в такой ситуации возможно предотвратить прогресс и рецидивирование панкреатита.
Начальные признаки
Часто возникает вопрос, какие симптомы при панкреатите. Своевременная диагностика патологии крайне важна, поскольку, зная как проявляются патология, зависит лечение.
Посещение врача на начальном этапе заболевания даст возможность предотвратить переход панкреатита в хроническое протекание. В этих целях требуется сделать акцент на первых симптомах.
К таковым относятся:
- Болевые ощущения в брюшной полости острого либо умеренного характера. Способны распространяться в загрудинную область, лопатки, шейный отдел.
- Расстройства стула больного. Каловые массы характеризуются достаточно резким зловонным ароматом, а также кашеобразной консистенцией. Кроме того, в нем наблюдаются непереработанные фрагменты пищевой продукции.
- Иногда отмечается чувство тошноты, в редких случаях появляется рвотный рефлекс. В основном формируется по прошествии 2-3 часов после проявления неприятных ощущений.
- В некоторых ситуациях появляется вздутие и отрыжка.
Если есть подозрения на развитие острого панкреатита симптомы его бывают разнообразны, но такие проявления как интенсивные болевые ощущения в левом подреберье, которые усиливаются после еды, могут свидетельствовать о присутствии патологического процесса.
Симптоматика болезни у женщин
К общим симптомам панкреатита у женщины относят такие признаки:
- Интенсивные болевые ощущения под ребром слева либо спереди брюшной полости;
- Иррадиация дискомфорта под лопатку либо в спину;
- Тошнота и непрекращающийся рвотный рефлекс;
- Диспепсия (понос, который переходит в запор, газообразование);
- Увеличение температурных показателей.
Дать ответ на вопрос, где болит во время заболевания точно нельзя, поскольку область концентрации болевых ощущений часто зависит от локализации воспалительных явлений на поджелудочной и этапе панкреатита.
Дискомфорт в это время станет начальным проявлением патологии и фактически во всех случаях он сопряжен с питанием либо приемом алкогольных напитков, табакокурением.
Он появляется по прошествии получаса после действия провоцирующего фактора. Часто приступ возникает по ночам.
Острый панкреатит
В соответствии со статистикой острая форма заболевания зачастую отмечается у лиц мужского пола. У женщин нередко патология протекает в тяжелой форме. Основными местами концентрации болевых ощущений станут:
- Под ребром слева.
- Эпигастральная область.
Дискомфорт в основном имеет острый и нестерпимый характер. Усиливается при попытке занять горизонтальное положение и не купируется, если лечь набок либо в «позу эмбриона».
Снижение болезненных ощущений наблюдается в сидячем положении с наклоном тела вперед.
В определенных ситуациях у женщин отмечается аномальное расположение дискомфорта – он похож на приступ стенокардии, чувствуется слева груди и иррадиирует в левую руку, нижнюю челюсть либо шейный отдел.
В подобных случаях правильный диагноз ставится лишь после осуществления исследования, которое подтверждает патологические изменения в сердце либо поджелудочной.
В некоторых ситуациях аномальные боли во время панкреатита выражены в возникновении острого дискомфорта, похожего на почечные колики.
Если они проявились, требуется в обязательном порядке вызывать врачей.
Выявить провоцирующий фактор их формирования способны лишь врачи после осуществления некоторых вспомогательных мер в стационарных условиях.
По прошествии 2 часов после появления болевых ощущений возникают и прочие признаки панкреатита у женщин:
- Тошнота и непрекращающийся, не приносящий облегчения рвотный рефлекс.
- Понос.
- Отрыжка.
- Вздутие.
- Газообразование.
- Налет на языке.
- Увеличение температурных показателей.
- Снижение мочеотделения.
- Выраженное недомогание.
- Бледность.
- Холодный пот.
- Частый пульс,
- Уменьшение АД.
Изредка приступ острой формы заболевания у женщин сопряжен с возникновением желтушности.
Во время приступов, которые вызваны обострениями хронической формы патологического процесса, вся характерная симптоматика выражена не так ярко. Обычно, боли становятся слабее с каждым повторным обострением.
Помимо того, меняется и область расположения болевых ощущений:
- Нижние отделы грудной клетки.
- Вверху либо по центру брюшной стенки.
- Спина.
- Поясничный отдел (опоясывающие боли).
Хронический панкреатит
Самыми распространенными провоцирующими факторами формирования хронического панкреатита у женщин станут патологии желчевыделительной системы либо чрезмерное употребление алкогольных напитков.
Симптомы хронического панкреатита, наблюдаемом непосредственно у женщин, болевые ощущения в брюшной полости станут менее яркими, тупыми, их проявление станет эпизодическим.
Обычно, они формируются и нарастают после нарушенного диетического питания. В некоторых сложных ситуациях – после отмирания значительных участков железы – дискомфорт исчезнет совсем.
Постоянные болевые ощущения при панкреатите поджелудочной железы хронического характера неблагоприятно сказываются на эмоциональном состоянии пациентов.
Женщины могут стать чересчур раздражительными. Если отсутствует надлежащее корректирование подобных изменений, формируются болезни психического характера.
Помимо таких признаков болезни отмечаются такие:
- Диспепсия: отрыжка, зловонный аромат в ротовой полости, чувство тяжести в брюшной полости, тошнота и рвотный рефлекс, чувство переливаний в брюшной полости, газообразование, диарея, которая сменяется запорами.
- Потеря аппетита и уменьшение веса (набор станет затруднительным).
- Возникновение на теле ангиом.
- Кружится голова и общее недомогание.
- Малокровие.
- Кожные изменения: пересушенность кожного и волосяного покрова, раны в углах рта.
Нехватка кальция внутри организма, которая вызвана нарушенным пищеварением, способна вызвать кровоточивость в деснах, а ненадлежащая усваиваемость витаминов может спровоцировать внезапные зрительные расстройства.
В определенных ситуациях постоянные воспалительные изменения в железе ведет к формированию диабета.
При беременности и после родов
Основным провоцирующим фактором формирования заболевания в период беременности либо после родов станут патологические процессы в желчевыводящих протоках и ишемия тканей железы, которая вызвана передавливанием больших сосудов маткой.
Помимо того, на данном этапе женщины зачастую меняют вкусовые предпочтения, которые способны спровоцировать панкреатит.
Часто заболевания во время беременности возникает из-за увеличения содержания холестерина в кровотоке, гиперпаратиреоза и хаотичного употребления комплекса витаминов и минералов.
На 2 триместре вероятность появления хронической формы заболевания увеличивается.
В соответствии с определенными статистическими сведениями на 1 триместре обострение патологии отмечается у каждой четвертой женщины, на 2 – у каждой третьей, на 3 – у 40%.
На начальном этапе беременности во многих ситуациях возникает хроническая форма рассматриваемого патологического процесса.
Его первоначальные проявления – тошнота, рвотный рефлекс, непереносимость определенной пищевой продукции, утрата аппетита.
В данном случае в целях постановки грамотного диагноза женщине требуется осуществить всестороннюю диагностику, которая позволит установить провоцирующий фактор проявившейся симптоматики и подобрать соответствующую терапию.
Ненадлежащее лечение способно спровоцировать сложное протекание беременности и ее срыв.
Особо опасным станет формирование острого приступа заболевания в период беременности. Он в значительной мере отягощает плодоношение и приводит к опасным последствиям.
Интенсивность симптоматики бывает разнообразной. Когда присутствует лишь отечность поджелудочной, то проявления воспалительных изменений меньше выражены.
В процессе развития панкреонекроза приступ будет протекать крайне сложно.
У многих пациенток приступ сопряжен с резким проявлением опоясывающих болевых ощущений вверху брюшной полости либо под ребром слева.
Они бывают схваткообразными либо постоянными. Зачастую боли выражены так сильно, что у женщины формируется коллапс либо шоковое состояние.
В период беременности часто отмечаются безболевые формы заболевания, которые сопровождаются симптоматикой поражения ЦНС (спутанное сознание и отклонения неврологического характера), либо диспепсические формы обострения, проявляющиеся тошнотой, рвотным рефлексом, поносом и газообразованием.
Признаки болезни во время беременности нужно различать от многих других болезней:
- Не сопряженные с беременностью патологические процессы: желчнокаменное заболевание, холецистит, гепатит, язва, дискинезия, колит, раздраженный кишечник, пиелонефрит, почечные колики.
- Сопряженные с беременностью болезни: ранний токсикоз, внутрипеченочный холестаз, острая печень.
Осложнить постановление диагноза патологии во время беременности способны и проявляющиеся симптомы самопроизвольного аборта либо ранних родов.
Непосредственно потому в целях подтверждения панкреатита во всех случаях проводится инструментальная и клиническая диагностика:
- УЗИ.
- Анализ крови либо урины на амилазу.
- Анализ крови на липазу.
В основном, чтобы выявить патологию на данном этапе проводят УЗИ и анализ крови на амилазу. При УЗИ поджелудочной можно определить увеличение железы и расширение протоков.
А содержание амилазы увеличивается по прошествии 5 часов от начала болезни. После 6 дней показатели нормализуются, однако, если присутствуют осложнения, сохраняются повешенным продолжительный период времени.
Симптомы панкреатита у мужчин
Что из себя представляет панкреатит и его симптомы у мужчин.
Панкреатит у лиц мужского пола является воспалительным процессом в поджелудочной, вследствие которого ткани пораженного органа начинают перерабатываться под воздействием собственных ферментов.
Для острой формы протекания заболевания больше свойственны некроз и воспалительные изменения.
При хроническом панкреатите происходит нарушение кровотока и питания клеток, они со временем будут замещены рубцовой тканью.
Вследствие этого наблюдается необратимое преобразование железы: утрачивается функциональная активность, не происходит выделение ферментов и гормонов, которые необходимы для пищеварительных процессов и обмена веществ.
При хронической форме заболевания у мужчин отмечаются обострения и ремиссии.
Острый панкреатит
Острое протекание панкреатита у лиц мужского пола зачастую формируется после чрезмерного потребления алкогольных напитков и жирного, острого в большем объеме.
Симптоматика варьируется от провоцирующего фактора, объема повреждения тканей органа и общего самочувствия.
Во время острой формы панкреатита у мужчин резко ухудшается состояние здоровья. Первоначальная симптоматика проявляется неожиданно:
- возникают интенсивные болевые ощущения возле пупка, которые иррадиируют под ребрами и спиной;
- тошнота и рвотный рефлекс, который не дает облегчения, а только усиливает болевые ощущения;
- увеличивается частота пульса и сердечных сокращений при нормальном АД;
- мышцы вверху брюшной полости напрягутся;
- возникает газообразование и диарея.
Стул становится пенистым, кашицеобразным, с интенсивным кислым ароматом и с фрагментами непереработанной пищевой продукции, которая была съедена перед этим.
Дискомфорт нарастает в процессе трапезы, в частности употребления острого и жирного. После приема пищи отмечается рвотный рефлекс, сильный и непрекращающийся, что мужчина откажется от еды.
Дальше положение усугубится: неприятные ощущения и рвотный рефлекс станут сильнее, увеличиваются температурный показатели тела, кожный покров и слизистые несколько меняют оттенок и становятся желтого цвета.
Ввиду нарушенного углеводного обмена и увеличения содержания сахара в кровотоке возникает пересушенность в ротовой полости и чувство жажды.
При появлении вышеуказанных симптомов необходимо без промедлений обращаться к специалисту.
Терапия патологического процесса должна проходить в стационарных условиях под присмотром хирургов, поскольку в любой момент может возникнуть надобность в хирургическом вмешательстве.
Симптомы хронического панкреатита
Хроническая форма заболевания формируется поэтапно, наряду с ухудшением функционирования поджелудочной. У пациентов отмечаются такие симптомы патологического процесса:
- вздутие брюшной полости;
- неприятные ощущения, тяжесть после приема пищи вверху живота, в некоторых случаях покалывание;
- запор.
Если раньше пищевая продукция и алкогольные напитки воспринимались нормально, то понемногу формируются болезненные ощущения после приема пищи — изначально выражены несильно и зачастую остаются без внимания.
Дальше проявляются болевые ощущения над пупком, в одном либо двух подреберьях. Потом дискомфорт распространится по кругу и станет опоясывающим.
Характерным проявлением интенсивной диареи на протяжении 20 минут после начала трапезы. Стул останется светлым, жидким, пенистым. Мужчина ощущает бурчание в брюшной полости.
После дефекации самочувствие становится лучше, болевые ощущения затихнут, однако не исчезнут.
В дальнейшем нормальная ткань пораженного органа будет замещена фиброзной, не способной продуцировать ферменты и гормоны. Для данного этапа патологии свойственно:
- постепенное снижение болевых ощущений в брюшной полости;
- диарея по 4-5 раз в течение суток с белыми вкраплениями жира, плохо смываемыми водой с унитаза;
- похудение;
- пересушенность языка, усиленная кровоточивость тканей (к примеру, во время чистки зубов), ухудшение зрительной функции, болевые ощущения в костях;
- формирование вторичного диабета.
Если присутствуют такие признаки, требуется врачебный контроль и диагностика, которая исключает злокачественные изменения внутри организма. Симптомы и лечение заболевания неразрывно связаны между собой.
Фармакотерапия заболевания
Для того, чтобы ответить, что такое панкреатит и как его лечить, необходимо узнать рекомендации врача.
Терапия заболевания предполагает анестезию, диету, антибиотико- и гормонотерапию, угнетение секрета желудочного сока поджелудочной.
С учетом самочувствия пациента назначаются соответствующие лечебные процедуры:
- Целебное голодание на период от 2–3 суток до 7 дней.
- При сосудистом коллапсе либо шоковом состоянии назначается употребление кортикостероидов и специального противошокового лечения.
- В целях устранения кишечной непроходимости путей поджелудочной железы и уменьшения гипертензии используют Метоклопрамид.
- Чтобы уменьшить болезненные ощущения, применяются миотропные спазмолитические средства и анестетические препараты: Дротаверин, Аминофиллин. При интенсивных болях вероятно осуществление эпидуральной анестезии.
- В целях уменьшения воспалительных изменений и предупреждения абсцедирования больным с панкреонекрозом назначаются антибактериальные препараты.
- Угнетение секрета желудочного сока проводится посредством назогастрального отсасывания желудочного содержимого. Кроме того, назначаются Соматостатин, Сантестатин.
- Чтобы уменьшить кислотность применяются антацидные средства (Маалокс, Альмагель).
- Если отмечается ферментная недостаточность назначают такие медикаментозные средства, как Креон, Мезим, Фестал.
- Чтобы привести в норму кишечную микрофлору назначаются к применению пробиотики (Пробифор, Бифиформ).
В ситуации формирования неблагоприятных последствий или при наличии подозрения на онкологические новообразования, при появлении дискомфорта, который тяжело устранить, хроническая форма рассматриваемого патологического процесса лечится оперативным путем.
Используются такие методики вмешательства:
- резекция участка поджелудочной железы;
- дренирование, которое позволяет уменьшить давление в путях;
- при интенсивных болевых ощущениях – пересечение нервных стволов.
Терапия воспалительных изменений поджелудочной представляет собой, следование диетическому питанию, исключающему потребление жареного и жирного, пряных, консервированных блюд, а также кондитерских изделий и выпечки.
Многие задаются вопросом, когда обнаружен панкреатит что следует предпринять.
При появлении симптомов патологического процесса рекомендовано без промедлений обращаться к квалифицированному специалисту, так как лишь он способен в точности установить неприятную симптоматику и терапию данного заболевания.
От того, насколько оперативно были проведены действия специалистов зависит жизнь больного, так как терапия воспалительных явлений поджелудочной должна быть своевременной, исключая неблагоприятные последствия.
Прогноз
Прогноз рассматриваемого заболевания варьируется от провоцирующего фактора, своевременности и правильности терапевтических процедур, присутствия последствий.
Летальный исход наступает лишь при значительных объемах некротического повреждения тканей пораженного органа.
При несложном протекании острой формы патологического процесса вероятно окончательное восстановление.
Хронические патологии печени и желчевыводящих протоков, желудочно-кишечного тракта, ненадлежащее следование врачебным предписаниям и диетическому питанию повышают риск преобразованию болезни в хроническую стадию.
Большая часть больных, которые страдают алкогольным панкреатитом, живут больше 10 лет, когда исключают потребление спиртного. Иначе смертельный исход может наступить значительно раньше.
Панкреатит болезнь, которая возникает под влиянием разнообразных факторов. Симптоматика патологического процесса достаточно обширна.
Заподозрить такую болезнь возможно, если выявить проявления, которые сопровождают заболевание.
Полезное видео
Частые вопросы
Какие основные симптомы панкреатита?
Основные симптомы панкреатита включают в себя боль в верхнем животе, тошноту, рвоту, повышенную температуру, учащенное сердцебиение и потерю аппетита.
Как проводится лечение панкреатита?
Лечение панкреатита может включать в себя применение препаратов для уменьшения боли, соблюдение диеты, исключающей жирные и острые продукты, а также прием ферментных препаратов для улучшения пищеварения.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при первых признаках панкреатита, таким как боль в верхней части живота, тошнота, рвота, повышенная температура тела. Раннее обращение к специалисту поможет предотвратить осложнения и ускорить процесс выздоровления.
СОВЕТ №2
При диагнозе панкреатита следуйте рекомендациям врача относительно диеты. Исключите из рациона жирные, острые, копченые продукты, алкоголь, газированные напитки. Питайтесь маленькими порциями, предпочтительно пареные, вареные или запеченные блюда.
СОВЕТ №3
Прием лекарственных препаратов должен осуществляться строго по назначению врача. Не прекращайте лечение по собственной инициативе, даже если симптомы улучшились. Это поможет избежать рецидивов и развития хронической формы заболевания.