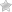Важность поджелудочной железы не стоит недооценивать, ведь этот орган является одним из самых значимых в устройстве желудочно-кишечного тракта.
Многие люди не обращают внимания, что же на самом деле творится с органом, пока он не даст сбоя.
Лишь в ситуациях, когда боль становится нестерпимой, человек начинается интересоваться, что такое воспаление поджелудочной железы, симптомы и лечение патологии будут подробно разобраны в рамках данной статьи.

Функциональные возможности панкреатической железы
На самом деле орган выполняет 2 основные функции, связанные с участием ее в пищеварительном процессе.
Железа принимает участие в выработке пищевых ферментов, они являются незаменимыми участниками системы ЖКТ.
Также она производит гормоны, такие как инсулин и глюкагон. Орган обеспечивает бесперебойное питание эндокринной системы.
Выходит, что поджелудочная железа является незаменимым участником правильной работы эндокринной или же пищеварительных систем.
В пищеварении орган занимается переработкой жиров, белков или же углеводов. Эндокринная система обеспечивает выработку гормона инсулина. Когда поджелудочная железа воспалилась, качество жизни резко снижается.
Если хоть одна из функций выходит из строя, человек сталкивается с нарушениями, развиваются осложнения.
При этом организм человека вынужден переваривать не поступившую еду, а свои же стенки органов.
Дабы распознать опасную патологию, важно понимать, как дает о себе знать заболевание поджелудочной. Именно по этой причине стоит перейти к рассмотрению признаков патологии.
Клинические признаки воспаления железы
Панкреатит является действительно опасным заболеванием. В тех ситуациях, когда воспалительный процесс был распознан вовремя, недуг возможно устранить значительно быстрее.
При этом человек будет не меньше страдать от приступов сильного болевого ощущения.
Как правило, болевой синдром способен стихнуть самостоятельно, но лишь на время. Приступ в скором периоде снова даст о себе знать.
Если человек откажется от визита врача, начнет заниматься самолечением, то вероятнее всего, что состояние станет еще серьезнее, начнется развитие серьезных осложнений, а в тканях железы произойдут изменения.
Осложнения могут сопровождаться развитием шокового состояния или же ложных кист, когда в органе накапливается жидкость, не исключено, что она является инфицированной.
Важно заметить, что клинические признаки воспаления будут совпадать с иными патологиями желудочно-кишечного тракта.
Самостоятельно диагностировать болезнь невозможно, этой задачей должен заниматься опытный гастроэнтеролог.
Формы патологий
Воспаление поджелудочной железы бывает нескольких форм. Это острая и хроническая. Каждая из них характеризуется определенными явлениями.
Если при хронической форме ткань железы подвергается постоянным изменениям, то при острой патологии воспаление имеет приступообразный характер.
Когда лечение недуга не было осуществлено или же была допущена ошибка, то острая фаза перерастет в хроническое заболевание.
При этом больной будет подвержен таким осложнениям, как сахарный диабет или же дефицит питательных веществ в организме.
В первом случае патология возникает по причине недостатка гормона инсулина, а вот при дефиците ферментов наблюдается недостаточное всасывание веществ в орган панкреатической железы.
Симптоматика острой формы панкреатита
Приступ патологии воспалительного процесса в железе начинается с болевых ощущений в полости живота.
Локализация относительна, так как синдром перерастает с области груди на спину или же бока.
Характерным симптомом является нарастание болевого синдрома, когда вздувается живот, появляются приступы тошноты или же рвоты.
На кожном покрове возникает липкий пот. При этом больные будут страдать от приступов умеренной лихорадки.
Все это действительно опасно, а потому человек может серьезно пострадать, оттягивать вызов доктора не стоит.
Симптоматика хронической патологии панкреатита
Во время хронического панкреатита болевой синдром в области живота будет сопровождаться постоянным или же эпизодическим характером.
Наблюдается серьезная потеря веса, увеличение объемов каловых масс во время опорожнения.
Признаки воспаления поджелудочной железы могут носить разный характер. Если это острая форма патологии, то болевой синдром имеет интенсивное нарастание и может возникать весьма внезапно.
В случае с хронической патологией, болевой синдром носит разный характер, набирая обороты постепенно.
Какая бы форма недуга не была, ни один анальгетик не способен убрать боль. Ни Но-шпа, ни другие спазмолитики. Также человек может мучиться от приступов рвоты и чувствовать общую слабость. Это указывает на то, что организм сильно пострадал.
Может быть, на осмотре пациента гастроэнтеролог заподозрит и осложнения состояния, а потому для перестраховки будет назначен пройти анализы крови, мочи.
Показатели в разы вырастут, если сравнивать их с нормой здорового человека.
Не исключено, что потребуется пройти ультразвуковое исследование. Это позволит увидеть возможное увеличение размеров железы.
Когда патология развивается, УЗИ покажет неровные края органа, наличие кист и их размеры, а также можно будет увидеть изменение формы самой панкреатической железы.
Ни в коем случае нельзя запускать развитие патологии. Нужно принять диагноз и начать, как можно быстрее курс лечения.
Патология несет в себе серьезную опасность, а потому дабы избежать летального исхода, нужно не терять бдительность.
Определение формы панкреатита
Перед доктором встает задача – определить, какая форма панкреатита развивается у человека.
Если это хронический недуг, значит, болевой синдром будет мучить человека в районе левого или же правого подреберья, под ложечкой, возможно, его распространение на полость спины. Болевой дискомфорт может носить опоясывающий характер.
Для того, чтобы понять интенсивность боли, нужно попросить больного лечь на спину. В таком случае синдром станет еще интенсивнее, а вот в положении сидя с наклоном туловища вперед, боль станет слабее.
Не исключено, что дискомфорт будет нарастать после употребления еды. Как правило, на проявление данного признака уходит около часа.
Негативное влияние на панкреатический орган оказывает употребление трапез с жирными, солеными, острыми угощениями.
Боль настолько сильна и масштабна, что может отдавать в область сердца, что может навести человека на мысль, что у него стенокардия.
Болезнь поджелудочной железы хронической формы может сопровождаться поносом. Стул в таком случае будет в виде кашицы и еды, которая так и осталась непереваренной ЖКТ.
Связано это с тем, что питательные вещества из поступившей пищи не усваиваются в должной мере при панкреатите. Они выходят вместе с каловыми массами.
Опорожнения могут носить неприятный запах, быть серыми по цвету. Смываются массы трудно с поверхности чаши унитаза.
Дополняют симптомы рвотные позывы, отрыжка, повышенное газообразование, пропадание аппетита, резкий сброс веса.
Факторы развития патологии
Перед тем, как рассказать, как быть, если воспалилась поджелудочная железа, что делать, дабы облегчить протекание патологии, рекомендуется уточнить причины патологии.
К фактора развития недуга стоит отнести тот факт, что поджелудочная сильно нарушается, если человек на регулярной основе употребляет спиртные напитки, переедает жирную пищу, блюда из фаст-фуд ресторанов.
Негативно отражается на состоянии органа длительный период потребления лекарственных средств.
Это могут быть препараты из групп кортикостероидов, иммунодепрессантов, антибиотиков, сульфа-средств.
Болезнь поджелудочной железы может быть спровоцирована травмированием самого органа. Это может произойти ввиду падения, ударов при драках, дорожно-транспортных происшествиях.
Через протоки, ведущие к панкреатической железе, может проходить камень. Конкремент представляет опасность, так как способен блокировать действительно важный проток, провоцируя сильный приступ.
При воспалении поджелудочной железы часто устанавливаются иные недуги, которые и вызвали панкреатит.
Чаще всего, это вирусная патология, к примеру, свинка. Также в организме человека может быть наблюдаться повышенный показатель триглицеридов.
Очень редко, но такие случаи были зафиксированы на практике, когда хроническая форма панкреатита становилась следствием наследственного фактора.
Виной патологии могут быть регулярные обострения острой формы недуга, фиброзно-кистозный процесс дегенерации и недоедание.
Нужно понимать, что воспаление железы является непростым заболеванием.
Даже, несмотря на тот факт, что сегодня медики используют разные способы диагностики патологии, очень часто встречаются ситуации, когда самые опытные специалисты не в силах понять, какова истинная причина развития панкреатита.
Развитие осложнений
Важно знать признаки воспаления поджелудочной железы, а также не медлить с визитом к доктору при обнаружении их у себя или же своих близких людей.
Очень часто воспаление панкреатической железы сопровождается рядом иных патологий.
Зачастую, это присоединяется холецистит, свойственный желчному пузырю. Все эти патологии могут спровоцировать друг друга.
В острой форме патологии присущ флегмон или же абсцесс. Как известно, это опасные недуги, связанные с гнойными осложнениями.
Они несут в себе опасность еще и потому, что могут провоцировать кровотечение внутри брюшной полости. Но это очень редкие случаи, но исключать их тоже нельзя.
Симптомы воспаления поджелудочной железы у женщин и у мужчин совпадают, собственно, как и осложнения патологии.
Панкреатит может спровоцировать смертельное состояние под названием перитонит. Развивается оно максимально быстро.
Медлить ни в коем случае нельзя, нужно полагаться на обнаруженные симптомы и лечение должно быть начато незамедлительно. При перитоните показана операция. Счет идет на минуты, ведь на кону стоит жизнь человека.
Если человек перенес острую форму поджелудочной железы (симптомы которого могут стихать), то заболевание переходит в хроническое, когда периоды обострения чередуются с ремиссией патологии.
Важно знать, как лечить недуг, поддерживать здоровое питание, избегать прием спиртного.
Если хроническая форма патологии была подтверждена, симптомы воспаления поджелудочной железы у женщин и мужчин имеют яркую выраженность, то вероятность развития сахарного диабета высока.
Патогенез
Если поджелудочная железа работает без сбоев, выработка веществ органом происходит на должном уровне.
В последующем они переходят в пищевые ферменты, которые помогают переваривать еду, поступающую в систему органов ЖКТ.
Вещества будут активными при попадании в 12-типерстную кишку. Туда они попадают из панкреатической железы по тонкому и желчному протокам.
Отток пищеварительной системы может быть нарушен, а потому ферменты оказываются активными, настолько, что вступают в реакцию раньше положенного времени, провоцируя развития острой формы воспаления.
При хронической форме панкреатита, здоровые ткани органа замещаются нехарактерной рубцовой тканью, которая лишена возможности вырабатывать пищевые ферменты.
Потому происходит резкое падение пищевых элементов, а это негативно отразиться на состоянии здорового организма. Нарушена будет выработка пищевых ферментов, но и инсулина, а также иных гормонов.
Алгоритм постановки диагноза
На приеме у врача пациент должен быть готов к тому, что доктор изучит его историю болезни, узнает — есть ли симптомы воспаления поджелудочной железы (у женщин и мужчин они являются одинаковыми).
Нужно быть максимально откровенным с доктором и не утаивать жалобы на здоровье. Понадобиться пройти анализы кала и крови, ультразвуковое обследование, рентген исследование.
Лишь поставив точный диагноз, врач определиться с верным курсом лечения.
Варианты лечебных терапий при панкреатите
При сильном болевом приступе, пациент нуждается в экстренной госпитализации. Стоит очистить живот и лишь, потом вводить внутривенно препараты по утолению болей, жидкость для функционирования организма.
В последующем нужно перейти на лечебный курс голодания. При панкреатите этот вариант лечения является обязательным.
Поджелудочная нуждается в определенном времени для отдыха, в таком периоде она не будет вырабатывать пищевые ферменты, которые и провоцируют самопереваривание.
Голодовка для пациента назначается на 1-3 дня. Если же случай действительно очень серьезный, возможно продление до 7 дней.
Если спровоцирована патология наличием попутной инфекции, нужно пройти курс антибиотиков, а при закупорке протоков камнями желчного пузыря, назначается оперативное вмешательство с целью удаления конкрементов.
При сильных болевых ощущениях необходимо пропить курс средств, снимающих синдром. Обязательно прописывается диета, помогающая устранить симптомы заболевания.
Она действительно строга, принимать разрешается исключительно легкую еду, которая не нагружает железу.
В случае с хроническим приступом панкреатита, нужно пропить курс таблеток, направленных на улучшение процесса переваривания еды и ее лучшему усвоению.
При осложнении в виде сахарного диабета, нужно знать, как снять воспаление поджелудочной железы, и каковы дозировки приема инсулина. На консультации у лечащего доктора можно получить все ответы на волнующие вопросы.
Если же показана процедура по резекции поджелудочной или же определенного участка органа, необходимо принять данное решение врача.
Альтернативой в некоторых случаях станет умерщвление определенных участков нервных клеток, которые и провоцируют сильный болевой синдром.
Полезные рекомендации докторов
В случаях постановки диагноза поджелудочной железы, симптомы которого соответствуют, как острой, так и хронической форме, пациенту нужно принять свой диагноз.
Не нужно отчаиваться или же игнорировать патологию. Помните, что только опытный врач точно знает, как снять воспаление поджелудочной железы эффективно, учитывая все особенности организма. Лишь при правильной терапии панкреатит поддается лечению.
Начиная лечебный курс своевременно, пациент может рассчитывать, что удастся достичь стадии ремиссии.
Полезным будет и самостоятельно узнать, каковыми будут признаки воспаления поджелудочной железы, как диагностируется заболевание.
Информация о патологии подробно представлена в данной статье, также можно изучить медицинские справочники, журналы, посмотреть видео в сети Интернет.
Обязательно стоит доверять своему доктору, не боятся спрашивать его о том, как лечить заболевание, на что указывают признаки воспаления поджелудочной железы, узнавать ответы на другие интересующие вопросы, связанные с недугом.
При назначении лечебного курса, нужно точно соблюдать все предписания доктора, ни в коем случае нельзя самостоятельно принимать решение об отмене препаратов, даже если наступило облегчение.
Лечебное питание является важной мерой, диета – одна из главных ступенек на пути к выздоровлению.
Немного истории
Больше 150 лет назад доктор Д. Флеш из Голландии поставил перед собой цель не просто обнаружить признаки воспаления поджелудочной железы у очередного пациента, но и отыскать способ помочь ему облегчить степень протекания патологии.
После некоторых раздумий доктор пришел к выводу, что нужно попробовать облегчить процесс воспаления, путем ввода пищевых ферментов. Их выработкой занимается поджелудочная железа.
Чтобы достичь этой задачи, доктор решил дать больному экстракт, который был произведен из поджелудочной.
В этих целях он использовал железу теленка. После терапевтического курса больной стал чувствовать себя гораздо легче.
Признаки воспаления поджелудочной железы стали исчезать, а после и вовсе пациент почувствовал облегчение.
Таким образом, доктор сделал прорыв, он не просто устранил признаки воспаления поджелудочной железы у пациента, но и смог помочь пациенту в восстановлении органа.
Эта тенденция используется и сегодня, современные врачи прописывают пациентам панкреатин, который производят на основе тканей панкреатического органа крупного скота или же свиней.
Но и с данными средствами стоит быть весьма осторожным. Принимать их можно только при назначении специалистов, без серьезных показаний к ним система пищеварения станет слишком «лениво», а потому снизит процесс выработки ферментов, что серьезно нарушит работу всех органов ЖКТ.
Полезное видео
Частые вопросы
Какие симптомы свидетельствуют о воспалении поджелудочной железы?
Основные симптомы воспаления поджелудочной железы включают в себя боль в верхней части живота, тошноту, рвоту, вздутие живота, потерю аппетита и похудение.
Какие факторы могут способствовать развитию воспаления поджелудочной железы?
Различные факторы могут способствовать развитию воспаления поджелудочной железы, включая алкогольное злоупотребление, желчнокаменную болезнь, высокий уровень жиров в крови, инфекции и определенные лекарства.
Каковы возможные осложнения воспаления поджелудочной железы?
Возможные осложнения воспаления поджелудочной железы включают в себя диабет, панкреатическую недостаточность, панкреатические кисты, инфекции и даже сепсис.
Полезные советы
СОВЕТ №1
Следите за своим питанием, исключая из рациона жирные, острые, копченые и жареные продукты. Предпочтение отдавайте легкоусвояемым белкам, овощам и каши.
СОВЕТ №2
Пейте достаточное количество воды, чтобы поддерживать нормальное функционирование поджелудочной железы и предотвращать образование камней в желчном пузыре.
СОВЕТ №3
Избегайте употребления алкоголя, так как он может усугубить воспаление поджелудочной железы и привести к осложнениям.