Диабетическая (метаболическая) ретинопатия – осложнение сахарного диабета. Заболевание сложное, тяжелое, опасное благодаря бессимптомному течению. Высокий уровень глюкозы в крови, нарушение обмена веществ приводят к необратимым изменениям на сетчатке, а впоследствии – к внезапному возникновению слепоты.
Очень важно понимать причины, развитие, симптоматику диабетической ретинопатии, вовремя диагностировать патологию, принять немедленные меры для лечения этого осложнения. Пораженное глазное дно на стадии уже явных зрительных нарушений восстановить невозможно.

Что такое диабетическая ретинопатия
Сахарный диабет имеет неблагоприятное влияние на все органы и системы человека, но наиболее подвержена патологическому влиянию сетчатка глаза. Это связано с особенностями ее строения и физиологии. Диабетическая ретинопатия глаза развивается в сетчатке обоих глаз, но с разной степенью поражения и тяжести процесса.
Сетчатка – это основная структура глаза, которая позволяет нам видеть. Все обменные процессы в сетчатке происходят непрерывно через микрососудистую сеть глаза. Именно эту сосудистую оболочку и поражает сахарный диабет. Микрососуды располагаются на глазном дне, через них происходит питание сетчатки, снабжение кислородом, вывод продуктов распада.
При диабете сосуды уплотняются, утолщаются, теряют эластичность, нарушается их проницаемость, ухудшается обмен через стенки. Это приводит к плохой микроциркуляции сетчатки, что затрудняет ее работоспособность, способствует падению зрительных функций, дистрофическим изменениям в зрительном нерве. Так появляется диабетическая ретинопатия.

Начинают расти новые сосуды (чтобы компенсировать старые), но они очень ломкие и хрупкие, что приводит к аневризмам, кровоизлияниям, отекам.
Нередко новыми сосудами покрывается стекловидное тело, которое в норме должно быть однородным и прозрачным. А если внутри стекловидного тела лопается новый сосудик, происходит кровоизлияние, которое называется гемофтальмом. При этом кровь экранирует, препятствуя прохождению лучей света на сетчатку.
Также новые сосудики за счет своей тонкости, однослойности стенок имеют большую проницаемость, что приводит к пропотеванию плазмы крови в наружные или соседние ткани. При этом образуется отек самих сосудов и тканей, которые они кровоснабжают.
Осложнения заболевания
Осложнения ретинопатии при СД:
- Увеличение внутриглазного давления, острый приступ глаукомы.
- Ретинальный отек, отек желтого пятна – появление тумана перед глазами, размытости изображения.
- Отек, отслойка сетчатки.
- Кровоизлияние в сетчатку или другие структуры глазного яблока.
- Кровоизлияния в стекловидное тело – нарушает его прозрачность, сопровождается пеленой перед глазами.
- Катаракта.
- Частичная или полная потеря зрения.
- Сахарный диабет поражает все сосуды организма, поэтому диабетическая ангиоретинопатия сопровождается общей ангиопатией (поражение всех кровеносных сосудов), а также повышенным риском инсультов, инфарктов и тромбозов.
Приглашаем посмотреть видео, где подробно рассказано о возможных последствиях и осложнениях болезни:
Классификация заболевания
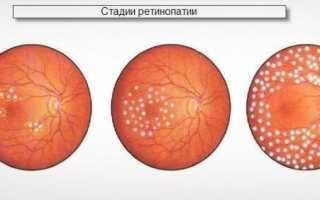
Диабетическая ретинопатия классифицируется по стадиям развития. В зависимости от тяжести или этапа поражения сосудов сетчатки различают три основных фазы заболевания.
Фазы ретинопатии при сахарном диабете:
- Непролиферативная диабетическая ретинопатия 1-й стадии – характеризуется повреждениями микрососудов сетчатки, аневризмами, точечными кровоизлиями, небольшими экссудативными очагами. Симптоматика диабетической ретинопатии отсутствует, диагностировать процесс возможно только с помощью обследования глазного дна.
- Препролиферативная диабетическая ретинопатия 2-й стадии – увеличивается число поврежденных сосудов, а также общая тяжесть процесса. Сосудистая сеть становится более извилистой, с наличием закупорок, петель, двоений или аномалий, объемы кровоизлияний и отеков увеличиваются. Клиническая картина на этом этапе может полностью отсутствовать или же проявлятся периодически, приступообразно, одновременно со скачками уровня сахара в крови.
- Пролиферативная (необратимая) диабетическая ретинопатия 3-й стадии – полное поражение сосудов сетчатки. Вследствие их неспособности обеспечивать нормальный обмен веществ происходит интенсивное прорастание (пролиферация) новыми сосудами тех структур глаза, где в норме сосудов быть не должно. Резко выраженная клиническая картина, интенсивная, прогрессирующая потеря зрения.

Диабетическая ангиоретинопатия только на 3-й стадии начинает себя клинически проявлять. К всеобщему сожалению, на этом этапе уже вылечить ничего невозможно. Процесс можно только остановить или замедлить, сохранив при этом тот уровень зрения, на котором диагностировалась проблема.
Нагляднее о заболевании и его формах смотрите в видео:
Причины развития патологии
Основной и единственной причиной развития диабетической ретинопатии является хроническое повышение уровня сахара в крови. Такое состояние наблюдается при сахарном диабете, когда организмом недостаточно вырабатывается инсулин.
Поражаются все сосуды (ангиопатия), а на этом фоне развивается местная ретинопатия (поражение сосудов сетчатки) при сахарном диабете. Помимо сахарного диабета, существуют другие факторы риска, которые предрасполагают к развитию диабетической ретинопатии.
Отягощающие причины для развития диабетической ретинопатии:
- Нарушение обмена веществ, ожирение.
- Заболевание почек.
- Гипертоническая болезнь.
- Гормональные сбои, перестройки при беременности, половом созревании или эндокринных заболеваниях.
- Генетическая предрасположенность или наличие заболевания у ближайших родственников.
- Вредные привычки.
- Риск заболевания увеличивается с возрастом пациента.
Симптомы
Основное коварство диабетической ретинопатии связано с отсутствием симптоматики до стадии необратимых изменений. Поэтому все диабетики должны обследоваться у врача-офтальмолога не реже двух трех раз в год. Обычный осмотр глазного дна позволит доктору оценить качество и состояние здоровья сосудов глазного дна.

Диабетическая ретинопатия – основные симптомы и признаки у диабетиков:
- Мушки, точки, звездочки перед глазами, снижение четкости, остроты зрения.
- Периодическое резкое затуманивание зрения, появляются плавающие помутнения. В дальнейшем больные связывают этот симптом с моментом повышения уровня сахара.
- Размытие пятна, нарушение прозрачности некоторых областей поля зрения.
- Появление фиксированных черных пятен в поле зрения.
- Гемофтальм, разрыв сосуда с кровоизлиянием в стекловидное тело, проявляется резким снижением зрения, а также красным цветом белковой части глаза.
Диагностика
Очень важный этап в лечении, предупреждении осложнений и благоприятном разрешении диабетической ретинопатии. Так как самостоятельно выявить патологию на ранних стадиях невозможно, диагностический осмотр поможет подтвердить или опровергнуть наличие ретинопатии при диабете, а также поставить точный диагноз.
Методы диагностики диабетической ретинопатии:
- Опрос пациента, сбор анамнеза жизни и заболевания, выявление основных жалоб, сопутствующих патологий.
- Визуальный осмотр.
- Определение остроты зрения.
- Офтальмоскопия – осмотр глазного дна.
- Биомикроскопия глаз.
- Периметрия.
- УЗИ и КТ глазных яблок.
- Измерение внутриглазного давления.
- Дополнительные лабораторные обследования, консультация смежных специалистов, если это необходимо.
Лучше всего, если диагностику и лечение диабетической ретинопатии будут совместно проводить как минимум два специалиста: врач-офтальмолог и эндокринолог.
Смотрите видео о диагностике:
Лечение
Полностью вылечить ретинопатию при диабете невозможно, диагноз ставится пожизненно, так как ретинопатия – осложнение сахарного диабета. Поэтому важна своевременная профилактика и диагностика как сахарного диабета, так и начинающихся проблем со зрением.
Диагноз «сахарный диабет» и «диабетическая ретинопатия» – не приговор. Соблюдая все правила питания, медикаментозное лечение, ведя здоровый образ жизни, можно сохранить зрение, избежать операций и слепоты. Но это требует большого желания, а также самодисциплины, так что все в ваших руках.
Диабетическая ретинопатия имеет четыре направления лечения: снижение уровня сахара, нормализация артериального давления, восстановление обмена веществ, борьба и профилактика осложнений. Для достижения поставленных целей используют консервативный подход – это диета, медикаментозное лечение, народные средства, хирургические методы.
Диетотерапия
Диета и правильное питание – это половина успеха лечения сахарного диабета или его осложнений. Основная цель лечебного питания – обеспечение стабильности, равномерности в поступлении углеводов и их соответствие выполняемой физической нагрузке. При диабетической ретинопатии питание должно быть полностью сбалансированным.
Не советуем использовать чужие диеты и придумывать что-либо самостоятельно. Правильное питание должен назначить вам врач, исходя из вашего возраста, пола, веса, вида физической активности и типа сахарного диабета.
Продукты, которые строго противопоказаны:
- быстрые, легкоусвояемые углеводы (сахар, кондитерские изделия, мед, фрукты, соки);
- алкоголь;
- продукты с высоким содержанием жиров (майонез, масло, сало, сливки);
- копченое;
- жареное;
- соленое;
- острое.

Медикаментозная терапия
При лечении диабетической ретинопатии из-за глубокого анатомического расположения сетчатки капли в глаза практически неэффективны. Чаще используется таблетированная форма препаратов, инъекции, которые вводятся возле глаза или в само глазное яблоко, внутримышечные, внутривенные уколы или капельницы.
Основные лекарственные средства, используемые при лечении диабетической ретинопатии:
- Ангиопротекторы – препараты, улучшающие состояние сосудов сетчатки («Пентоксифиллин», «Доксиум», «Ангинин», «Пармидин»).
- Антикоагулянты – снижают образование тромбов («Этамзилат», «Дицинон», «Фраксипарин», «Гепарин», «Флексал»).
- Ноотропные препараты для улучшения состояния нервных клеток («Церебролизин», «Пирацетам», «Трентал»).
- Противовоспалительные препараты («Ибупрофен», «Дексаметазон», «Преднизолон»).
- Блокатор фактора VEGF – это один из принципиальных препаратов при запущенной стадии диабетической ретинопатии, с пролиферацией неполноценными сосудами. Это препарат способствует устранению образования новых сосудов и исчезновению уже сформировавшихся. Единственным недостатком является его высокая стоимость. Не все пациенты имеют возможность его приобрести, а вводить его необходимо периодически, но постоянно. «Пегаптаниб» или «Макуген» (стоимость 50 000 рублей), «Ранибизумаб» или «Луцентис» (стоимость 47 000 рублей).
- Витамины группы В, С, Е, Р.
- Препараты, улучшающие обмен веществ в сетчатке: «Фосфаден», «Эмоксипин», «Тауфон».
- Если необходимо – антибактериальная терапия.
Смотрите видео о лечении диабетической ретинопатии без операции:
Народные, домашние методы
Предупреждаем, лечение народными средствами диабетической ретинопатии должно быть согласовано с вашим врачом-офтальмологом и не в ущерб основной медикаментозной терапии. Самолечение может только усугубить или осложнить заболевание.
Популярна в народной медицине обычная крапива. Ее употребляют в пищу сырой, с салатами, делают из нее сок или отвары, настаивают со сборами. На втором месте липовый чай, очень эффективно снижает уровень сахара в крови.
В аптеке можно приобрести сосудистые или диабетические сборы, настойки, основанные на травах, без добавления синтетических средств. Полезна настойка календулы, ягоды черники, брусничный сок, листья алоэ, хурма, клюква.
Хирургическое лечение
К хирургическим методам относится лазерная коагуляция сетчатки. Вид операции зависит от зоны сетчатки, которая подвергается коагуляции и типу проводимой операции, а именно бывает:
- фокальная;
- панретинальная;
- по типу решетки.
Какую из видов коагуляции и в какой области ее провести, решает ретинальный хирург, который будет делать операцию.
Суть операции в локальном воздействии лазера на определенные места сетчатки с целью формирования посткоагуляционного рубца и прекращения кровотечения, уменьшения отека. Также лазерная коагуляция используется в профилактике отслойки сетчатки.
Операция используется на последней стадии заболевания, очень редко она бывает единственной, так как количество поврежденных сосудов постоянно растет.
Осложнением этой операции является отрицательный эффект в виде уничтожения зрительных клеток в местах воздействия лазера, они просто выжигаются, формируя слепые пятна на сетчатке. Так что операция не панацея, и разумнее не доводить ситуацию до оперативного вмешательства.
Смотрите видео о лечении заболевания при помощи лазера:
Профилактика заболевания
Для здоровых людей профилактика должна начинаться с периодического планового обследования крови на сахар. Если уровень не превышает норму в 3,3–5,5 ммоль/л, то все в порядке. Когда ваш уровень сахара натощак выше нормы, стоит обратиться за консультацией к эндокринологу, возможно, это первые признаки сахарного диабета.
Чем раньше выявляется ретинопатия при диабете, тем легче с ним бороться. Если у вас есть сахарный диабет, не стоит пренебрегать профилактическими осмотрами у окулиста. Вы должны четко понимать, что проблема рано или поздно вас настигнет, а своевременное выявление и лечение способно сохранить вам зрение.
Сохраните статью в закладках и поделитесь ею в социальных сетях. Напишите свои методы лечения в комментариях и будьте здоровы.
Частые вопросы
Какие симптомы свидетельствуют о наличии диабетической ретинопатии глаз?
Основные симптомы диабетической ретинопатии включают размытость зрения, плавающие черные точки или пятна перед глазами, изменение цветового восприятия, затруднение видения в темноте и появление “паутины” или “молний” в поле зрения.
Какие методы диагностики используются для определения диабетической ретинопатии глаз?
Для диагностики диабетической ретинопатии глаз могут применяться методы, такие как осмотр глазного дна, определение зрительной остроты, определение внутриглазного давления, определение уровня глюкозы в крови, определение уровня гемоглобина А1с и определение уровня белка в моче.
Каковы основные методы лечения диабетической ретинопатии глаз?
Основные методы лечения диабетической ретинопатии включают контроль уровня глюкозы в крови, лазерную коагуляцию сосудов сетчатки, инъекции препаратов внутриглазно, витрэктомию (удаление стекловидного тела) и хирургическое вмешательство для восстановления разрывов сетчатки.
Полезные советы
СОВЕТ №1
Регулярно проверяйте уровень глюкозы в крови, так как хорошо контролируемый сахарный диабет может замедлить прогрессирование диабетической ретинопатии.
СОВЕТ №2
Посещайте офтальмолога для проведения регулярных осмотров глаз, особенно если у вас диабет. Раннее обнаружение ретинопатии позволит начать лечение на ранней стадии и предотвратить ухудшение зрения.
СОВЕТ №3
Поддерживайте здоровый образ жизни, включая здоровое питание, физическую активность и отказ от курения, так как это поможет уменьшить риск развития и прогрессирования диабетической ретинопатии.